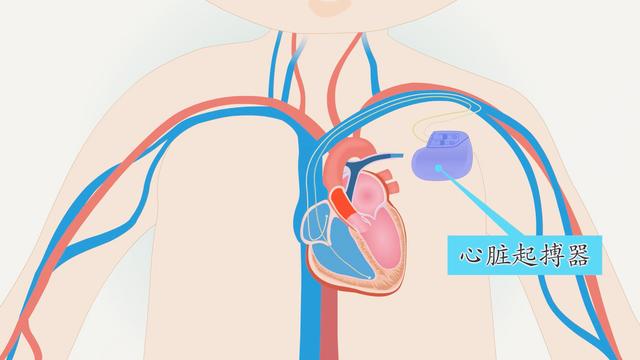
范文一:永久性心脏起搏器手术指征
一 永久性心脏?起搏器(Perma?nent Pacem?akers?)
心脏起搏器?适应证主要?是缓慢性心?律失常,特别是心动?过缓引起头?晕、黑矇、晕厥或晕厥?先兆,和有以此诱?发的充血性?心力衰竭、慢频率依赖?性心肌缺血?等症状者。此外,虽暂时无明?显症状但有?缓慢性心律?失常导致潜?在危险者,也是起搏器?治疗的适应?证。
[适应证]
1(房室传导阻?滞
具有三度房?室传导阻滞?和进展性二?度房室传导?阻滞。有心动过缓?症状的二度?房室传导阻?滞型。
2(慢性双束支?和三束支阻?滞
表现为间歇?性三度房室?传导阻滞。表现为二度??型房室传导?阻滞。交替出现的?束支传导阻?滞。
3(急性心肌梗?死
急性心肌梗?死后的持续?性二度房室?传导阻滞伴?随双侧束支?传导阻滞,或三度房室?传导阻滞。
4(窦房结功能?不全
有心动过缓?症状的窦房?结功能障碍?,包括频发性?窦性停搏。有症状的窦?房结变时性?功能不全患?者。
其他相对适?应证为:
特发性窦房?结功能障碍?,或由于必需?陛药物治疗?导致了窦房?结功能障 (1)
碍?,心率<40次,分。症状和心动?过缓之间有?明确的关系?。>
(2)不能解释的?晕厥,但窦房结功?能不全已确?诊,或在电生理?检查时可被?诱发。
(3)血管迷走性?晕厥 由颈动脉刺?激引起的复?发性晕厥。在无抑制窦?房结和房室?传导药物治?疗的情况下?,很轻的颈动?脉窦压迫可?导致心室停?搏>3s者。
临时心脏起?搏手术
临时心脏起?搏手术主要?适用于紧急?需要心脏起?搏,病情可能恢?复的患者。
(1)急性下壁心?肌梗死伴有?:
三度或二度??型房室传导?阻滞。三束支阻滞?或新出现的?双束支阻滞?。交替性左、右束支阻滞?。心动过缓伴?有胸痛、气促、头晕、晕厥以及低?血压等循环?不良症状者?。
(2)急性心肌炎?伴二度?型以上房室?传导阻滞者?。
(3)药物中毒或?电解质紊乱?引起二度二?型以上房室?传导阻滞或?严重窦性心?动过缓,伴有晕厥先?兆等症状者?。
(4)心脏外科手?术、冠状动脉造?影等手术时?预防性应用?,或术后出现?心动过缓时?进行临时治?疗。
(5)在需做永久?心脏起搏器?手术前或在?更换永久性?心脏起搏器?的紧急情况?下做过渡起?搏。
(6)顽固性快速?性心律失常?的超速起搏?抑制治疗。
[永久性心脏?起搏器手术?术前准备]
停用凝血药?物。摄X线胸片?,检查12导?联体表心电?图和出、凝血时间,必要时测凝?血酶原时间?等。与家属交代?病情及术中?、术后可能发?生的情况,由家属在术?前谈话记录?上签字。永久性起搏?器手术需剃?去双侧前胸?及腋下的毛?发。临时起搏应?剃去会阴部?毛发。患者术前3?小时禁食。
二 心力衰竭(Heart? faile?r)
心力衰竭,简称心衰,是指由于心?脏排血量减?少及/或不能将静?脉回心血量?充分排出,引起静脉回?流受阻,导致静脉系?统瘀血及动?脉系统血液?灌注不足所?出现的心脏?循环衰竭的?症候群。几乎所有的?心脏疾病最?终都会导致?心力衰竭。《心力衰竭可?分急性心力衰?竭和慢性心力衰?竭.
一、慢性心力衰?竭
[诊断要点]
(一)左心衰竭的?诊断
1、临床表现
(1)病史,有较长的心?脏病史。
(2)症状:呼吸困难:包括缓进型?劳力性呼吸?困难、夜间阵发性?呼吸困难和?端坐呼吸。咳嗽、咳泡沫痰,在活动或夜?间平卧时加?重,甚至甚至咯?粉红色泡沫?样痰。
(3)体征:心脏方面体?征:心脏增大,心率常增快?,心尖区舒张?期奔马律,肺动脉瓣区?第2心音亢?进。肺脏方面体?征:两肺底湿性?哕音或全肺?湿性啰音,伴或不伴哮?鸣音及干啰?音;呼气及吸气?均感困难。交替脉:部分病例可?见。
2(特殊检查
血流动力学?检查:应用有创性?或无 胸部X线。超声心动图?(心脏彩色D?OP)。
创性方?法测定肺毛?细血管楔嵌?压、心排血量和?心脏指数。
(二)右心衰竭的?诊断
1(临床表现
(1)病史:有心脏病史?。
(2)症状:由于各脏器?淤血、水肿,可出现各种?胃肠道症状?,以及肝区不?适、黄疸、少尿、浮肿、体重增加等?。
(3)体征;
心脏体征:右室舒张早?期奔马律。全身表现:颈静脉充盈?、怒张或搏动?,肝脏肿大和?压痛,肝颈静脉回?流征阳性,下垂性水肿?,胸水,腹水甚至心?包积液。
2(特殊检查 颈静脉压>1(5kPa(15cmH?zO)。
(三)诊断标准
根据临床表?现,结合某些辅?助检查,一般不难做?出心力衰竭?诊断,临床诊断除?病因诊断、病理解剖和?病理生理诊?断外,还需对心功?能进行分级?。 [治疗]
(一)、一般治疗
1(去除或缓解?基本病因。
2(去除诱发因?素。
3(改善生活方?式如戒烟、戒酒、减重、低盐饮食等?;必要时限制?饮水量等。适当的运动?:心衰重度者?,可床边小坐?,较轻心衰可?选择每日多?次步行,但避免用力?的等长运动?。
(二)药物治疗
1、利尿剂:速尿20 iv
2、β受体阻滞?剂 倍他乐克6?.26-12.5mg bid
3、洋地黄制剂? 西地兰0.4mg iv 地戈辛0.125mg?-0.25mg/日
二急性左心?衰竭
[诊断要点]
(一)临床表现
1(症状 急性肺水肿?表现为突发?呼吸困难,端坐呼吸,频繁咳嗽,咳粉红色泡?沫样痰,烦躁大汗,面色青灰,口唇发绀。
2(体征 典型体征为?双肺满布湿?性哕音和哮?鸣音,心尖部闻及?舒张期奔马?律,心率快,脉搏可呈交?替脉,早期可有血?压升高,严重者可出?现心源性休?克甚至心跳?骤停。
(二)特殊检查
胸部X线检?查常有心影?扩大,肺淤血肺间?质水肿或肺?水肿征象。 [治疗]
急性左心衰?所导致的急?性肺水肿是?一种严重急?症,必须争分夺?秒地进行抢?救,具体急救措?施如下:
(一)一般治疗
1(体位 患者取坐位?或半卧位,双腿下垂。
2(纠正缺氧 鼻导管或面?罩法给氧(10,20ml,m纯氧吸入?),湿化瓶内加?入乙醇或有?机硅消泡剂?。
(二)药物治疗
(吗啡 静脉推注3?,5mg于3?min内推?完。 1
2(快速利尿剂? 呋塞米20?mg静脉推?注。
3(血管扩张剂?的使用 可选用硝普?钠或硝酸甘?油静脉滴注?。硝普钠初始?剂量20,40ug,m,每5分钟增?加5ug,m;硝酸甘油初?始剂量5,l0ug,m,每3分钟增?加5ug,m,直至肺水肿?缓解或动脉?收缩压降到?13(3kPa(100mm?Hg)。如有低血压?,宜与多巴胺?或多巴酚丁?胺合用。
4(洋地黄制剂? 可用毛花苷?丙首剂0(4mg溶于?10,20ml葡?萄糖液内缓?慢静脉注射?,
5(氨茶碱 0.25g溶于?20,40ml葡?萄糖液内静?脉注射,l0min?推完,继以0(5ug,(kg?h)维持。
6(其他药物 可选用肾上?腺皮质激素?如地塞米松?10,20mg静?脉注射,可解除支气?管痉挛,减少渗出,有利于肺水?肿的治疗。
此外,同时尚需确?定病因和诱?因并积极予?以相应处理?。
三 晕厥(Synco?pe)
又称昏厥。一种突然发?生的短暂的?意识丧失,同时伴有姿?势性张力丧 ?失。分类:
1、血管抑制性?晕厥
2、心源性晕厥?
3、脑源性晕厥?
4、直立性低血?压性晕厥
5、反射性晕厥?
6、神经心源性?晕厥
7、代谢性晕厥?,低血糖等。
8、病因不明性?晕厥
[诊断]
晕厥为一过?性的疾病,绝大多数患?者就医时并?无晕厥发作?,因此详细的?病史在晕厥?的诊断中就?显得尤为重?要。就医时的体?征也可为正?确的诊断,特别是病因?诊断提供重?要依据;某些实验室?检查和特殊?检查对部分?晕厥的病因?诊断具有决?定性的意义?。
(一)临床表现
1(病史 详细询问晕?厥在何种情?况下发生,发作时的体?位、持续时间,发作时的面?色、血压和脉搏?,是否伴有抽?搐、跌伤、大小便失禁?、舌咬伤,晕厥发生前?后的表现,晕厥与用药?的关系,既往有无类?似发作史,有无家族史?等。
2(体征 仔细的体检?常能对晕厥?及其病因诊?断提供重要?线索。如直立位血?压较卧位低?2(67kPa?(20mmH?g)以上,表明有直立?性低血压;如果两上肢?之间血压差?大于2(67kPa?(20mmH?g),提示锁骨下?动脉窃血综?合征;新出现的单?侧股动脉搏?动减弱或消?失,或上下肢血?压差大于2?(67kPa?(20mmH?g),提示主动脉?夹层;颈动脉脉搏?上升速度减?慢,提示存在主?动脉瓣狭窄?,但随着年龄?的增大和动?脉粥样硬化?,这一体征可?变得不明显?;按摩颈动脉?窦有助于确?定有否颈动?脉窦过敏,但应注意不?能两侧同时?按压,按压一侧后?应至少间隔?15s以上?再按压另一?侧颈动脉窦?;大炮波提示?房室分离或?明显三尖瓣?关闭不全;心脏听诊可?明确主动脉?瓣狭窄、二尖瓣脱垂?或狭窄、左房黏液瘤?(舒张期隆隆?样杂音随时?间和体位而?明显改变为?其特点,借此可与二?尖瓣狭窄相?鉴别)、肥厚性梗阻?型心肌病等?,并可了解病?人的心率及?节律情况;注意患者呼?吸的频度及?深度有助于?过度通气所?致晕厥的诊?断;上肢运动试?验对锁骨下?动脉窃血综?合征的诊断?价值极大。此外,应做作详细?的神经系统?检查,以确定有否?导致晕厥的?神经系统疾?病。
(二)实验室检查?
所有晕厥病?人均应查血?电解质、血糖、血细胞比容?等,特别是在晕?厥发作期间?。
(三)特殊检查
1(心电图 所有晕厥病?人均应接受?12导联标?准心电图和?24h长程?心电图检查?。人工心脏起?搏器者应注?意有否起搏?或感知失灵?。
2(超声检查 超声心动图?能明确显示?心脏结构异?常,彩色多普勒?可显示颈动?脉和椎—基动脉的循?环状况。
3(导管检查和?造影 心导管检查?和造影对心?血管结构的?异常有重要?的诊断意义?,而脑血管造?影能明确颈?动脉和椎—基动脉粥样?硬化。电生理检查?能显示室性?和室上性心?律失常以及?起搏传导系?统病变。
4(脑电图 对鉴别癫痼?发作与晕厥?有很大价值?。
5(胸片 胸片对主动?脉夹层的诊?断有较大价?值,CT扫描或?磁共振检查?能确定主动?脉夹层的诊?断。
根据突然发?生的短暂的?意识丧失、跌倒、血压改变等?临床表现,晕厥的诊断?并不困难,但其病因诊?断却较困难?。此外,尚需将晕厥?与其他意识?障碍性疾病?加以鉴别。
[治疗]
(一)急性期的治?疗
1(检查气道是?否通畅。
2(检查呼吸、脉搏、血压。
3(速查心电图?。
4(采血测定血?细胞比容、电解质
5(检查有无外?伤。
6(对晕厥的病?因进行治疗?:心脏骤停者?应立即行心?肺复苏术,尽快用药物?、起搏器或电?转复纠正心?律失常;低血糖者立?即静脉推注?50,葡萄糖溶液?60ml;血压低者静?脉注射低分?子右旋糖酐?等。
7(脑循环中断?时间较长者?,应给予激素?和脱水治疗?,如地塞米松?lorn!静脉推注,甘露醇12?5—250ml?静脉推注或?快速滴注。
8(密切观察尿?量和肾功能?。
四 休克(Shock?)
一种由于有?效循环血量?锐减、全身微循环?障碍引起重?要生命器官?(脑、心、肺、肾、肝)严重缺血、缺氧的综合?征。
[诊断要点]
(一)临床表现
1(病史 对休克病人?应首先进行?处理,特别是呼吸?和循环方面?的紧急处理?。处理的同时?,尽快地收集?病史,注意询问既?往血压水平?,有无心脏病?、艾迪生病、黏液水肿病?史,有无胸痛、气短、心悸发作史?,有无引起低?血容量的其?他病因,近期有无外?伤、烧伤或感染?史,是否服用负?性肌力药物?、血管扩张剂?和
应特别注意?不显性失水?而未及时补?充水分造成?的血容利尿剂。在老人和儿?童,
量不?足。
2(体征 休克的体征?因病理阶段?和病因的不?同而有很大?差异。
(1)休克早期:可无明显临?床表现,或仅有焦虑?、心悸。由于代偿的?结果,此期血压正?常或稍偏低?,额部多有冷?汗,尿量有所减?少。
(2)休克期:此期可见患?者面色苍白?、表情淡漠、血压下降、四肢湿冷、脉搏细速、尿量明显减?少等,有人称此种?病人为“冷休克”。部分病人呈?所谓“温休克”的临床经过?,除无四肢湿?冷外,其他临床表?现同“冷休克”。
(3)休克晚期:嗜睡或昏迷?、面色青灰、发绀明显、皮肤呈花纹?状、脉细难以摸?清、血压很低甚?至测不出、呼吸困难、尿闭,伴DIC者?可有皮肤、黏膜、呼吸道、消化道、泌尿道等多?器官多脏器?出血。
(二)实验室检查?
休克早期实?验室检查一?般无特殊,休克期主要?是尿比重增?高,尿量减少,血液可呈高?凝状态。晚期因凝血?因子的消耗?和酸中毒,可有血气异?常和凝血因?子的显著降?低、凝血障碍等?实验室检查?异常。应注意原发?病的实验室?检查,如休克型肺?炎时的胸片?和血象,急性心肌梗?死时的心电?图和心肌酶?谱,中毒性菌痢?时的大便常?规等对休克?的病因诊断?有决定性的?意义。
根据血压和?休克的其他?临床表现,结合病史,诊断不难。
[治疗]
(一)一般治疗
(二)纠正低血容?量
任何休克均?存在血容量?的绝对或相?对不足,故补充血容?量是关键和?首要措施。
(三)血管活性药?物的使用
1(儿茶酚胺类?药物
(1)多巴胺:多巴胺的使?用剂量范围?很大,一般用中等?剂量2,10ug/(kg?min),特别适用于?心功能不全?伴休克患者?。
(2)阿拉明(间羟胺)常在单用多?巴胺效果不?理想时加用?。
(3)多巴酚丁胺?:用于心功能?不全患者,休克明显时?常与多巴胺?合用,常用剂量为?2.5~10μg/(kg?min) 。
2、血管扩张剂?
(1)硝普钠:在心功能不?全或急性心?肌梗死合并?休克时常与?多巴酚丁胺?或多巴胺合?用。
(2)硝酸甘油:适用于PW?P增高而动?脉压正常或?轻度降低的?低心排出量?性休克或(和)心功能不全?患者。
(3)酚妥拉明:如需同时扩?张静脉血管?,与硝酸甘油?合用,可收到类似?硝普钠的均?衡扩张动、静脉的作用?。
脑水肿的防?治
急性肾功能?不全的防治?
主动脉内气?囊反搏(IABP):
在心源性休?克的病人,特别是AM?I引起的心?源性休克的?病人,IABP可?收到良好的?治疗效果。
病因治疗
激素的应用?
五 经食管心房?调搏术(Trans?esoph?ageal? atria?l pacin?g)
经食管心房?调搏术是一?项非创伤性?心脏电生理?检查技术。通过发出程?序刺激来测?定心脏窦房?结及窦房传?导功能、房室传导功?能,明确心律失?常的发生机?理及诊断,以指导进一?步治疗,如心脏电消?融术、抗心律失常?药物疗效的?判定及调整?。终止室上速?发作及通过?超速负荷试?验诊断冠心?病。
一、窦房结功能?测定
[适应证]
1(用于窦性心?动过缓或窦?房阻滞及窦?房停搏患者?,以明确临床?症状(胸闷、晕厥等)和窦房结功?能的关系。
2(用于病态窦?房结综合征?的诊断和鉴?别诊断。
3(用于需要安?装起搏器的?患者,了解房室传?导情况,以确定安装?起搏器类型?。
[窦房结功能?测定参数]
(一)窦房结恢复?时间(SNRT)
结果判断 正常值为<1600m?s,如>2000m?s具有肯定?性诊断意义?。少数病人继?发性抑制现?象也具有诊?断价值。
(二)窦房传导时?间(SACT)
结果判断 SACT正?常值<120ms?,如>200ms?为明显延长?,SACT对?窦房结功能?判断的价值?不如SNR?T。
二、阵发性室上?性心动过速?
适应证:通过不同刺?激方式诱发?室上速以初?步判断室上?性心动过速?(SVT)的类型。对预激旁路?(包括隐匿性?旁路)初步定位。
三、食管心房起?搏的其他应?用
宽QRS心?动过速的鉴?别诊断,抗心律失常?药物的评价?,食管心室起?搏,心
脏负荷试?验
范文二:永久性心脏起搏器的植入技术
永久性心脏起搏器的植入技术
北京阜外医院 王方正
美国和中国心血管病专业委员会制定的埋藏永久性心脏起搏器指南
I类:无争议的,公认必须行永久性心脏起搏者;I类指征包括:
(1)获得性完全性房室阻滞伴有一过性晕厥发作和 /或近似晕厥发作、黑 ?? 、头晕、活动耐力 下降以及心功能不全者。
(2)先天性完全性房室阻滞伴有严重的心动过缓及由于心动过缓而引起的明显症状及活动能 力受限者。
(3)症状性二度Ⅱ型房室阻滞者。
(4)症状性二度Ⅰ型房室阻滞伴有血液动力学不稳定者。
(5)病态窦房结综合征(窦性心动过缓、窦房阻滞、窦性停搏)有晕厥、近似晕厥、头晕、 重度疲乏无力和 /或充血 性心力衰竭等症状,这些症状被明确证明与心动过缓有关者。
(6)由于长期应用抗心律失常药物而引起的症状性心动过缓而又不能停用药物或采用其他方 法治疗者。
(7)虽无症状但逸搏心率 <40次 或心搏间歇="">
(8)心房颤动、心房扑动或阵发性室上性心动过速,合并完全性或高度房室阻滞或心动过速 终止时有 3秒的室性停搏者。
(9)双束支阻滞伴有间歇性完全性阻滞或晕厥发作者。
(10)双束支及三分支阻滞伴有二度Ⅱ型阻滞,无论是否有症状者。
(11)急性心肌梗死后出现持续的不可恢复的完全性或高度房室阻滞者。
(12)心内手术及心脏介入治疗后并发的高度或完全性房室阻滞,经临时性起搏持续 3~4周 仍无恢复迹象者。
(13)原位心脏移植后,供心出现明显窦房结功能低下及完全性房室阻滞者。
(14)颈动脉窦过敏综合征的心脏抑制型反应具有临床症状,或心搏节律达到上述第 7款情 况者起搏有效,但对血管抑制型引起的症状起搏治疗无效者。
Ⅱ类:永久性心脏起搏虽对患者有益,但对其必要性尚有不同意见者;Ⅱ类适应症包括:
(1)永久性或间歇性完全性房室阻滞,不论其阻滞部位有无症状,逸搏心率 <50次>
(2)无症状永久性或间歇性的二度Ⅱ型房室阻滞者。
(3)有症状二 度Ⅰ型阻滞,其阻滞部位在希氏束内或希氏束以下者。
(4)双束支或三分支阻滞患者有晕厥发作病史,但未能证实晕厥发作系房室阻滞所致者。
(5)双束支阻滞伴有明显 HV 间期延长者(100ms )。
(6)急性心肌梗死时出现一过性完全性或二度Ⅱ型 房室阻滞的患者,为预防目的而植入心 脏起搏器。
(7)肥厚梗阻型心肌病,不论是否合并房室阻滞,左室流出道压差静态 ≥30mmHg ,或动态 ≥50mmHg ,且有症状者。
Ⅲ类:公认为不需永久性心脏起搏者, 本类情况实际上属于非适应症。 Ⅲ类适应症 (其实是植入 起搏器的反指征)包括:
(1)一度房室阻滞者(无 PR 间期明显延长而导致的血液动力学障碍)。
(2)无症状的二度Ⅰ型阻滞者。(3)单纯窦性心动过 缓 ≥50次 /分者。
(4)束支阻滞不伴有房室阻滞且无症状者。
在临床操作中,如果患者经济条件允许,指征可适当放宽
心脏起搏器是一种医用电子仪器, 它通过发放一定形式的电脉冲, 刺激心脏,使之激动和 收缩, 即模拟正常心脏的冲动形成和传导,以治疗由于某些心律失常所致的心脏机能障碍。心脏 起搏技术是心律失常介入性治疗的重要方法之一, 并可用于临床心脏电生理研究及射频消融治疗。 1958年瑞典 Elmqvlst 工程师设计制造了世界上第一台埋藏式定律型起搏器, 采用少数分离元件、 镍 -镉电池构成,由 Sennlng 医师手术植入一位完全性房室传导阻滞患者,使患者安然存活了二 十多年。近年来由于电子技术和生物医学工程技术的飞跃发展,使心脏起搏器的结构更加精密、 功能日益完善、应用范围迅速扩大,从而使心脏起搏技术在心脏病学中占有独特的重要地位。 起搏器临床应用的迅速发展, 也反映在安装技术方面。 早年埋植起搏器电极均采用开胸心外膜方 法,手术创伤大,技术要求高,给病人带来很大负担。 1965年经静脉埋植技术的问世,使起搏 器的安装技术发生巨大变化,手术操作大大简化,使用起搏器的病人猛增,目前 95% 的起搏器 埋植均采用此法。 1979年锁骨下静脉穿刺技术的开始应用,更将起搏系统的安装技术向前推进 一步。
一、设备
安装心脏起搏器需具备一定条件和设备,包括以下几方面:
(一 ) 手术间 由于电极导线与心内相通,手术必需保证严格消毒无菌,手术地点目前我国大多数 单位采用的是在导管室或放射科,前者条件比较理想,而后者则比较差。
(二 ) 人员 应配备一套专门从事该项工作的技术队伍,包括训练有素的心血管专科医生, 技术员 和护士。人员固定对提高手术质量,减少并发症大有好处。
(三 ) 仪器
1、 X 线机:要求 X 线机具备性能好, 能从后前位和侧面观察心脏影像, 带影像增强, 电视屏幕, 能照相等功能。
2、 起搏分析仪:起搏分析仪是安装起搏器必不可少的装置,用于手术时的阈值测试, 指导医生 选择最佳的导线固定部位, 保证术后起搏器有效工作。 国内有少数单位用体外临时起搏器代替起 搏分析仪,这是不妥当的,难以精确测定起搏系统参数,如心脏阻抗, P/R波振幅等。
3、 心电图监护记录仪:可即时了解手术过程中患者心律变化, 有效的心脏起搏, 保证病人安全。
4、除颤器、麻醉机及急救药品:安装起搏器时,心内插入导线是一项有创性操作,心律失常意 外(如室性心动过速,心室颤动)的发生率尽管甚低,但亦可发生。尤其对心功能差,心脏大, 心肌应激性高的病人,危险性更大,必须配备抢救仪器和药品。
二、麻醉
经静脉插入心内膜电极导线安装起搏器一般均采用局麻,除非不能配合手术的年龄太小儿 童和少数老年人。 术前可给予少量镇静剂 (如安定) , 特别是对于精神紧张的病人。 术中用 0.5%~ 1%利多卡因局部麻醉, 注意用药不要过量, 2mg/Kg较适宜,浓度太大可发生窦性停搏及完 全性房室阻滞的危险。
三、埋植技术
早年安装心脏起搏器均采用开胸方式,创伤大。自 1965年开始采用经静脉心内膜插管安 装起搏器技术后,目前已极少采用经胸方式,本章重点亦放在静脉插管技术。
经静脉埋植起搏器技术的要点是:静脉选择,导线电极固定,阈值测试,和起搏器埋植。
(一)静脉选择
较常见的可供导线插入的静脉共有 8条,左、右各 4条。浅静脉为头静脉和颈外静脉, 深静脉为锁骨下静脉和颈内静脉。早期均采用切开头静脉或颈外静脉、颈内静脉技术。自 1979年锁骨下静脉穿刺技术问世后, 有些医生把它作为首选的插入方式, 但也有不少医生提倡首选头 静脉,没有重要并发症, 只有在头静脉过细, 难以插入导线或存在畸形径路,导线难以进入上腔 静脉情况下,才选择锁骨下静脉穿刺技术。不管采用哪种插入方式,对于一位专科医生来说, 必 需掌握静脉切开和静脉穿刺两套本领,这样在遇到疑难病例时才不会束手无策。
1、头静脉:
头静脉沿着前臂桡侧向躯干部行走,穿入锁骨的胸骨部近端至胸大肌锁骨附着处,并延续 至胸三角沟腋静脉末端。于三角肌和胸大肌之间的三角沟纵行切开皮肤 3~5cm ,钝性分离皮下 组织和肌肉筋膜, 在两肌肉的夹缝内镶嵌着薄薄的一层脂肪组织, 头静脉即在此内。该处尚伴有 一条小动脉和神经,局部应给予麻醉, 小心分离, 避免损伤神经以免日后留下神经痛。 头静脉粗 细变化较大,约有 10%~15%的病人血管过细,不能插入导线,也有少部分病人血管很粗,可 以插进两条导线。 有些病人,静脉通过皮下的锁骨下静脉分支进入颈外静脉系统, 或进入胸壁静 脉,难以达到心腔。头静脉插管几乎无并发症,如损伤血管,可迅即结扎而止血,且正常的静脉 压和静脉瓣可防止空气进入血循环。
2、颈外静脉:
位于颈部浅筋膜内,在胸锁乳突肌浅表面向下后斜行,至该肌后缘距锁骨约 0.5cm 处进入 深筋膜汇入锁骨下静脉。 消瘦者术前低头侧位即可在皮肤表面显露颈外静脉的轮廓,预先用龙 胆紫标记,在锁骨中点上 2~3cm 处作一约 3cm 横切口,切开皮肤,分离浅筋膜, 在颈阔肌下 面即可找到静脉。颈外静脉壁薄,容易撕裂损伤,需小心分离。一般来说,颈外静脉较粗,直径 可达 10mm ,能容纳两条导线。
从颈外静脉插管,需穿越较长皮下隧道,才能到达胸大肌表面与脉冲发生器连接,操作过 程中由于牵拉导线, 可能发生导线移位。 导线通过锁骨可发生皮肤坏死, 由于损伤血管引起出血, 以及周围组织损伤导致骨刺形成。
3、颈内静脉:
颈内静脉深埋于胸锁乳突肌下的颈动脉鞘内, 鞘的外侧是颈内静脉, 鞘的内侧是颈总动脉, 二者之间稍后方有迷走神经。皮肤切口与颈外静脉相同,但切口要延长至胸锁乳突肌, 仔细分离 周围组织, 在胸锁乳突肌处寻找颈内静脉,暴露静脉前壁做一荷包缝合, 用蚊式钳夹起静脉前壁 剪一小口, 插入导线,拉紧缝线,防止出血。 导线进入右室或右房合适位置后即用缝线将导线固 定在静脉上。如果血管损伤引起大出血,也可结扎静脉。
4、锁骨下静脉:
自 1979年开始用锁骨下静脉穿刺后,迅即成为世界上盛行的插管技术。锁骨下静脉穿刺 送入导线,方法简单,迅速而可靠,尤其是需要插入多条导线时。
锁骨下静脉是腋静脉的直接延续,与颈内静脉会合形成无名静脉。锁骨下静脉后上方有同 名动脉伴行,前面由肌肉和皮肤覆盖, 无重要结构。 锁骨下静脉可以直接穿刺送入导线, 亦可借 助于指引钢丝, 扩张管和套管的方法引进导线。 病人取头低脚高位 (Trendelenberg位 ) 或用泡沫 塑料将脚抬高 30~45°,以提高静脉压,使血管扩张,利于针头刺入静脉,并可避免空气进入引 起栓塞。用布巾或袖筒垫于肩胛下,使肩胛骨展开,可抬高锁骨,容易通过锁骨下静脉。穿刺侧 上肢保持内收位置, 因上肢外展使穿刺针易进入动脉。 穿刺成功取决于锁骨下静脉扩张充盈, 而 静脉萎陷则常导致穿刺失败, 且损伤血管引起并发症。 左锁骨下静脉穿刺优于对侧, 成功率较高。 穿刺部位在锁骨下第一肋骨下缘, 相当于锁骨中点 1/2处, 过分靠内,电极导线在狭窄的锁骨和 第一肋骨间隙通过受挤压甚重,造成所谓 “ 锁骨下静脉挤压综合征 ” ,日后可能导致导线断裂。用 18号穿刺针紧贴皮肤或与皮肤成 30°角,针头方向指向胸骨上凹或喉结刺进皮肤。如病人身材 高大,胸厚则进针需深些偏后,如病人胸薄,尤其有肺气肿则进针浅平一些。当针刺入静脉,可 见回血通畅地进入注射器, 有轻微的压力释放感,如不慎穿入动脉可将穿刺针后撤,局部压迫数 分钟,不会发生不良后果。 钢丝进入后,病人头转向导线插入侧, 可使进入上腔静脉的通道更平 坦。在插入扩张管时,病人应平静呼吸,避免咳嗽,防止空气进入静脉,发生空气栓塞。疼痛或 向上肢放射的感觉异常, 说明穿刺针刺入臂丛神经附近,必须后撤, 避免由于扩张管导入产生进 一步损伤。 针头不要刺入骨膜或锁骨, 因可造成疼痛性骨膜炎或骨刺形成。 空气吸入说明刺入胸 膜腔,此时应后撤针头,重新穿刺,严密观察病人由于气胸所致的呼吸困难征象。总的来说,锁
骨下静脉穿刺技术的安全程度是与医生对锁骨下静脉和周围组织与病人胸壁大小, 形状的解剖关 系了解相平行的。 进针途径应随病人胸壁大小、 形状和锁骨位置的不同而变,对大多数病人的锁 骨下静脉是容易进入的, 但也有少数病人因解剖位置变异而带来穿刺困难。 当锁骨前移, 使穿刺 针向后不易接近静脉,由于锁骨和第一肋骨间空隙消失,难以使针头进入正常的穿刺区, 通常采 用的穿刺标志不可能成功,此时通过在锁骨下侧缘进针可进入静脉
一旦穿刺针进入静脉,即可顺针心插入头端带弯度的指引钢丝,在透视下顺序进入锁骨下 静脉, 上腔静脉, 右心房和下腔静脉。 此时可将针退出, 于进针处切一小口, 用蚊式钳稍加分离、 扩张皮下组织,沿导引钢丝插入扩张管和套管, 当全部进入锁骨下静脉, 即可将扩张管和导引钢 丝拔出,迅即插入起搏导线,此时应让病人保持平静呼吸,避免咳嗽
如需插入两条起搏导线 (心房和心室 ) ,可采用两种方式进入:
(1) 两条导线进入一根套管技术:两条导线通过一根套管进入上腔静脉, 前提是管鞘的尺寸必须 能容纳两条导管,为此应采用聚氨酯或改进的硅胶管。一般来说, 14号的套管可容纳两条双极 聚氨酯导线,一个 11-12 号套管可容纳两条单极聚氨酯导管,当发生怀疑时,在起搏导线插入 前,必须试验证实套管可接受两条导管进入。
扩张管和套管顺导引钢丝插入,以稳固的力量向前推送并轻轻旋转移动进入锁骨下静脉。 左手捏紧扩张管和套管,右手施予压力向前推送,当扩张管、套管全部进入锁骨下静脉后,在给 予套管向前推力的同时, 撤除扩张管并证实套管确在血管腔内,用左手紧紧地捏住套管, 避免空 气进入或血液过度外溢。 插入第一条导线,随后沿着第一条导线边缘再插入第二条导线。 心房或 心室导线孰先送入,可参照下述原则:①如患者病情很不稳定, 需要尽快地放置导线, 则心室导 线应首先插入。②电极头面积大的导线应首先插入, 特别是导线体面积较电极头小时, 因为这样 可允许采用较小的导引器。 ③如果套管腔面积与导线比较甚大,则可随意先送一导线, 或两条导 线同时送入。在透视下证实两条导线均已进入右心房后,可撕去套管外鞘。
导线进入胸部筋膜处出血是常有的事, 通过用手指压迫局部和让病人恢复头高脚低位即可终 止。 对某些出血不止的顽固病例, 可用非吸收缝线于入口处施以牵引, 不必结扎, 即可使出血终 止。
(2) 两条导线两个套管技术 (保留钢丝技术 ) :此技术采用一条导引钢丝,分别插入两个套管和 两条导线于同一条锁骨下静脉。具体步骤如下:与单导线法一样, 先穿刺锁骨下静脉, 送入扩张 管和套管至锁骨下静脉, 此后撤出扩张管,在套管内插入第一条导线,沿钢丝送入同样型号的扩 张管和套管于锁骨下静脉, 此时再撤出扩张管和导引钢丝, 送入第二条导线,两条导线分别送入 各自心腔(心房和心室)。
在缺少保留钢丝需要导线更换时,可剪去欲取走的导线末端,导线体可作为 “ 导引钢丝 ” , 被用来插入新的套管,用这种方法,旧导线可从套管内被撤出,新换的导线可从该套管内插入。 移走旧导线,导线顶部的伞状头在后拔时,因施加的力量, 可能划破套管鞘,但不会操作损伤锁 骨下静脉壁。 用这种方法也可能发生导线前进困难, 系因导引套管不在锁骨下静脉腔内。 此时需 后撤套管和导线, 再重新锁骨下静脉穿刺。导引套管虽在锁骨下静脉腔内, 如送进太多, 由于抵 触近端上腔静脉壁致锐角弯度,难以下行,此时后撤导引套管变直,可以纠正。 另外也可发生套 管和导线大小不配,如导线太粗而套管直径小, 则导线难以插入套管, 必须撤去导线, 在套管内 放入导引钢丝,然后撕去套管鞘,重新插入大小合适的套管,再送入导线。
只要方法掌握恰当, 锁骨下静脉穿刺是简单而安全的, 但也可发生以下并发症:①损伤锁骨 下动脉;②气胸;③损伤臂丛神经;④空气栓塞;⑤锁骨下骨刺形成;⑥血肿;⑦锁骨下静脉血 栓形成。
穿刺针刺入动脉壁,不会有多大影响。如误入动脉系统,且插入扩张管,不仅进入锁骨下 动脉,甚至可达主动脉弓,这将造成灾难性后果。因此,在插入扩张管前,必须在透视下证实导 引钢丝进入静脉, 对个别怀疑的病例, 可将导引钢丝直送达下腔静脉,以确实证明绝对在静脉系
统。气胸、臂从神经损伤,系由于穿刺针方向不正确,刺破肺脏和损伤神经。骨刺形成系因过度 损伤锁骨或第一肋骨的骨膜, 故当针头通过骨头时不应用力过度。 由于深部静脉通道与外界大气 压交通,可发生肺栓塞, 插管时病人应避免咳嗽和深呼吸。 由于分离血管或穿刺静脉的损伤可发 生静脉血栓形成,引起上肢浮肿,但属于暂时性。
选择合适的静脉是保证手术成功的重要环节,当采用静脉切开技术时,如血管粗大可同时 插入心房和心室导线, 活动亦不受限, 是最理想的插管方式,避免用去病人两条血管插管。如血 管不粗,勉强进入两条导管,活动受限,最好另辟一条血管,以免心房和心室导线固定时,互相 牵拉而影响到位,并延长手术时间。采用静脉穿刺技术,最好一根套管可同时插入两条导线。 (二)电极导线固定
聚氨酯导线的问世, 使固定技术有了很大改观, 特别在细小、 柔软而有韧性的导线固定时。 一般来说,固定时施予的力量由导线体导线头的力量综合组成。对粗大和直硬的硅橡胶管来说, 施予的主要是导线体力量。 相比之下, 细小柔韧的聚氨酯导管, 施予导线体的力量很小, 几乎全 部在导线尖端固定点的力量。
导线头的固定有被动性固定装置 (翼状头、 叉状头等 ) , 能可靠成功地使电极固定于肌小梁, 而主动性固定装置 (螺旋头 ) ,通过将力量传送至电极头端而达到固定作用。
有些聚氨酯导线 (如双极导线和心房耳导线 ) , 是施予导线体和头端两种力量的综合,电极固定的 牢靠性取决于导线的硬度和头端的造型。
1、右室电极导线固定:
细小柔韧带有被动固定电极头 (如翼状头 ) 的聚氨酯导线, 可固定于右室任何具有肌小梁的 部位,包括右室心尖部和心室部。较硬的双极聚氨酯导线,最好置于右室心尖部。
当需要插入多条导线时,如病情紧急, 心率过慢, 应首先送入心室导线起搏。心室导管的 安置应包括以下几个步骤:①操纵导线通过三尖瓣; ②证实导线在右心室, 电极头位于稳定的部 位; ③阈值测试符合要求; ④导线保持合适的张力。 欲使导线通过三尖瓣进入右室,可采用两种 方法:
(1) 弯钢丝技术:这是最常用的一种固定导线方法, 将指引钢丝前端做一适当弯度 (约 30°角 ) , 使导线尖端有一弧形弯曲。 先用直指引钢丝从静脉进入右心房, 改换弯钢丝, 通过适当旋转推送, 使导管越过三尖瓣进入肺动脉, 此时撤去弯钢丝再换直指引钢丝, 缓慢后撤导管到达右心室后即 可将导线弹至右室心尖部。
(2) 直钢丝技术:当导线进入右心房后,抽出指引钢丝 2-3cm ,使导管前端恢复柔软弹性,电极 头顶住右房侧壁, 施予导管体旋转力量, 使之通过三尖瓣进入右心室, 再将直指引钢丝送入 2-3cm , 恢复导管直硬状态, 向左前下移动,嵌顿于右室心尖部。给予导线适当张力,留在心房一定弯 度,保持宽松状态,以免在心脏跳动或膈肌运动时牵拉导线移位。
(3) 转动体位法:导线进入右房中部后,让病人取右前斜位或左侧位,导引钢丝抽出 2-3cm ,使 导线前端恢复柔软状态,适当旋转导线, 使导线头指向前方,或与右房侧壁相顶触,导线前端自 然形成弯度, 借助血液的流动和重力作用,导线便可顺利通过三尖瓣进入右室心尖部。 在实践中 我们体会这种方法易于使导线到达右心室, 且能帮助术者正确定位, 不致于把导线进入冠状静脉 窦而误认为在右心室,通过患者的翻身活动又可考验电极头固定是否牢靠。 唯此法对年纪大, 体 弱或因其它原因侧身有困难者不适合。
若心脏结构异常,则使手术发生困难。见于:①右心房扩大;②右心室扩张肥厚;③心脏 向前旋转;④三尖瓣下移的艾勃斯坦畸形(Ebstein );⑤巨大房间隔缺损;⑥左上腔静脉;⑦ 缩窄性心包炎; ⑧右室心尖部肌小梁萎缩,电活性减退。 上述情况下,导线难以越过三尖瓣和/或电极头不易于固定于右室心尖部。
有些病人(如右室明显扩大、前间隔或右室梗塞),导线不易固定于右室心尖部,或达不 到理想的起搏和感知阈值, 此时采用主动性导线固定, 可寻到一个稳定的固定位置,不一定是右
室心尖部, 也可置于右室流出道。 大多数主动性固定的导线,采用的是螺旋电极, 可从导线头伸 出而固定于心肌。 应用前应试验螺旋头确能完全伸出导线, 有些主动性固定的导线,其螺旋一直 伸于外面, 必须用相反方向将其拧回去。 此种导线也用于既往曾做过心脏外科手术,特别是切除 右心耳的病人。
主动性固定的导线电极, 一般来说可损伤组织, 其结果是不能立即获得满意的起搏和感知阈 值,需等待 5-10min 自动改善。如需调换新的固定位置,则必须将已伸出的螺旋钢丝缩回导线 鞘内, 否则有可能发生心包渗出或填塞的危险。 此外亦不应使螺旋头过度压迫心肌壁, 引起心壁 穿孔。
2、右心房电极导线固定:
安置右心房导线通常是在固定右室导线之后进行,因为在右心房操纵心室导线,常会移动 心房导线, 所幸的是心室导管系沿着心房后壁进入右心室, 而心房导管是在右房前方固定,两者 影响不大。
右心房壁平坦,肌小梁不发达,不易使电极固定,通过将电极放入右心耳,冠状静脉窦或 采用螺旋电极直接拧入右房间隔面的方法可解决这一困难。
(1) 右心耳 J 型导线的特点和固定技术:心房 J 型导线由于成功率高而受到临床欣赏。从解剖结 构观察, J 型导线的设计符合人的右心房特点,适合固定于右心耳。
当心室导线到位后,心房导线在直指引钢丝导引下插入后,使之位于右心房中上位置,三 尖瓣之上。在 C 型臂右前斜位透视下, 证实右心室导线位于前方,右房导线刚好位于右室导线 弧线之上, 靠近三尖瓣。如心房导线位于心室导线之上,当抽出指引钢丝恢复 J 型头时钩住心室 导线而导致移位。心房导线的钢丝应部分后撤,保持一种 L 型弯度而不是 J 型弯度, 如果钢丝 全部后撤, 由于固有的弹性回缩, 使心房导线呈环状或泪珠状, 这种形态不可能钩住右心耳。 在 右前斜位(或侧位)透视下,心房导线头端保持在 L 型状态下,轻轻向上提拉转动导线,即可钩 住右心耳。 如心房导线已与心耳壁接触,则随着心房收缩,导线亦同步上下移动,此时即可全 部撤出指引钢丝,证明右房导线已牢靠的固定于右心耳。将导线 45°顺钟向和逆钟向扭动,此时 仅见导线体扭动而电极头仍固定不变, 如导线体不扭动而电极头在各个方向转动, 说明电极头未 固定, 需重新定位。 在透视下让病人深呼吸和咳嗽时观察导线头活动情况, 深吸气时 J 型头变直, 深呼气时 J 型头弧度增加。给予导线体合适的张力,维持一定松弛度,如导线张力太大(松弛太 少),则在深吸气时,导线容易被拉出右心耳,而如导线张力太小(过分松弛),在呼气时则易 于脱出右心耳。
在斜位透视下观察导线的张力大小和导线头施予右心耳内膜面压力大小甚为重要。导管头 J 型弯曲较未插入前松弛是允许的, 只要保证与心内膜面有紧密的接触。在阈值测试和心电图 记录之后, 导线与起搏器连接之前, 应再一次核实导线头的位置, 证实导线头方向确在前方中部, 稍许朝向左,并随着每次心房收缩而左右移动, 应从后前位和右前斜位(或侧位) 两个角度观察 右心房导线头固定的位置,如发现导线头朝向右房侧壁应予纠正,避免刺激膈神经。
(2) 冠状静脉窦导线特点和固定技术:右心房导线的固定位置几乎总是尽可能在右心耳, 甚至是 做过心耳切除术的病人。与右心耳相比,导线进入冠状静脉窦并获得稳定的位置是比较困难的, 需具有一定技术, 电极插入冠状静脉窦过深则左室起搏,过浅电极不易嵌入,自由移动而脱出窦 口,必须适当。但当右心耳 J 型导线难以牢靠固定时, 则需采用主动性固定导线或冠状静脉窦 导线固定。冠状静脉窦有 5条主要的静脉分支供安置起搏导管,对左房说通常可获得最佳阈值 并能良好固定的部位是靠近冠状静脉窦中端或远端, 对左室来说电极导线应放于冠状窦静脉后分 支,心中静脉或心大静脉。
冠状静脉窦导线为特殊设计的, 尖端带有一定弯度的电极导线, 可允许较大的导线牢固地 嵌顿于管腔大而壁薄的冠状静脉内。现在用于临床的是 Medtronic 公司设计的 2188型(用于心 房)与 2187型(用于心室)。 2188导线远端有两个 45°角弯曲,便于送入冠状静脉窦和固定,
2187导线远端有一弧形弯曲,且较细软,便于送入冠状静脉窦分支。 4193导线可插入 PTCA 导 引钢丝, 更利于将左室导线送达冠状静脉窦左后侧支。 从左侧静脉 (头静脉或锁骨下静脉)插入 导线容易进入冠状静脉窦。 为使电极顺利地置于静脉系统, 指引钢丝应有合适弯度,使电极导线 离开三尖瓣,方便地进入冠状静脉窦。为此,指引钢丝顶端应做成 2-3cm 的 60°弯度,呈 J 型, 且近端和远端的弧度方向一致。 电极导线从右心房顺序进入冠状静脉窦和心大静脉, 后前位透视 是一个平滑的曲线弯度,位于左上,朝向右室流出道。侧位透视尤为重要,导线头应指向后方, 与进入前方的肺动脉明显不同。 此外用力操作电极时无室性异位搏动, 也强烈地指示导线是在冠 状静脉窦而非右心室。左房起搏的电极导线应固定于冠状窦的中、 远端。 左室起搏的导线因需防 入冠状窦静脉分支,故需先做冠状窦造影,了解其分支的解剖位置,便于插送电极导线。
在测试阈值时,应使病人在深呼吸时仍保持有效心房夺获,因为导线位置的很小变化也可 增加阈值。总的来说,冠状静脉窦导线的埋植较右心耳 J 型导线的埋植技术困难,花时较多。充 血性心力衰竭的病人, 冠状静脉窦口可被旋转, 牵拉而变窄,手术时间会延长。 导线在壁薄的冠 状静脉窦,如操作过猛可撕破血管,发生心包填塞。
(3) 心房导线的主动性固定技术:心内膜螺旋电极是很有效的固定导线技术,其优点是螺旋电极 并未深入心房组织,而是组织被吸附于螺旋电极内,达到牢固的固定效果。
主动固定型心房电极 J 型头用于固定右心耳,无弯度的直型用于固定右房侧壁或房间隔, 一般采用锁骨下穿刺送入导线,先用直钢丝,待导线头进入右房后换成 J 型钢丝,在插入 J 型钢 丝时会稍有困难, 可涂以消毒的润滑剂, 帮助向前推送。 当导线头到达右心耳时, 用附在导线上 的弹簧工具,顺钟向旋转连接器 10-12圈(各厂家生产的产品不一样),在透视下可见到电极 头伸出保护套。在完成顺钟向 12圈旋转后,可允许弹簧夹自动逆钟向回转 3-4圈,以缓解施于 导管的过度扭转, 在透视下撤出导引钢丝并予以导线轻度牵拉,以保持其稳定性。 给予导线的张 力与被动性 J 型头导线固定相同,避免给予导线太大的张力, 因为可引起早期外出阻滞。 如阈值 过高或从右房耳部记录的 P 波振幅太小时, 可采用螺旋电极固定于右房的前壁或侧壁或房间隔 等部位。 如果右房侧壁被选用固定部位,则应给予 10V 电压的起搏,证明无膈神经刺激。通 常急性起搏阈值较 J 型叉状电极稍高,在安置螺旋电极后 10-15min 测试,由于组织创伤会使阈 值升高。 一般说来, 心内膜螺旋电极是安全和容易埋植的。 发生外出阻滞, 电极深入邻近组织和 心房壁穿孔等并发症只是理论上叙及,实际发生率很低。
3、特殊情况的处理
(1) 电极导线缠绕三尖瓣:电极导线的翼状头或翅状头缠入三尖瓣常可遇到,此时导线不能向前 推送和后撤,试图用力解脱导线, 有时会撕裂三尖瓣。可插入一根弯钢丝至导线尖端, 通过施于 导线的前、后和旋转动作,翅状头可从三尖瓣松开。
有时因导引钢丝沾上血液而致推送困难, 用力插入可能刺破导线的绝缘层, 在数星期或数月 后, 由于液体逐渐渗透入导线腔而发生电的短路。为避免发生此并发症, 应保持钢丝和手套的清 洁, 不使血液沾上, 可用消毒润滑油, 也有人推荐用球状头钢丝, 可减少导线绝缘层穿破发生率。 (2) 静脉畸形:当存在先天性静脉畸形, 如左上腔静脉和右上腔静脉缺如时, 则使手术复杂化。 大约 0.5%人群有左上腔静脉,而在左上腔静脉的人群中 10%-17%病人缺少右上腔静脉。虽然 术前通过 X 线和物理检查可发现此类血管畸形,但也有仅在手术时才意外发现,应按以下方法 处理。
当使用左上腔静脉时, 电极导线顺序从左上腔静脉进入冠状静脉窦, 在右心房形成一个大的 环状弯曲, 操纵电极头进入右心室。如反复推送仍不能进入右心室, 则应确定病人是否存在右上 腔静脉。通常操纵电极导线可进入右上腔静脉,有时可静脉注射 5-10ml 造影剂,显示与右侧相 通,并见右上腔静脉显影 , 此时可按常规送管方法从右上腔静脉顺序进入右心房和右心室 , 如导线 不进入右室入口和上腔静脉缺如,则需埋植心外膜电极。
如采用右侧静脉遇到右上腔静脉缺如,则必须应用左上腔静脉。由于导线在右心房行径长,
构成一大的环圈,故导线应比通常所用的要长, 58cm 和 62cm 甚至还不够,而需用 85cm 长导 线。导线在右心房形成的大环圈,可造成在右心室固定不稳,为此可采用主动性固定方式。 4、双腔起搏器的导线电极固定:
双腔起搏器需植入心房和心室两条导线,现时所用的电极导线柔软而细,接头直径只有 3.2cm 尤其是单极导线。如头静脉比较粗可同时容纳两条导线, 是理想的插管方式,亦可锁骨下 静脉穿刺,用 11号套管可同时进入心房和心室两条导线,比较方便。由于心房电极固定不如心 室电极牢固,容易移位, 故一般均采取先固定心室电极后固定心房电极。在固定心室导线时, 心 房导线应该置于下腔静脉, 如放于右房, 可能在操纵心室导线时, 心房导线与心室导线缠绕或者 不慎回撤至静脉系统。 当心室导线已固定继之固定心房导线时, 应该用左手按压心室导线经皮入 口处,右手操纵心房导线,以免由于心房导线的牵拉而移动心室导线。
经静脉的心房和心室导线, 欲保持其稳定性,固定于胸壁的措施是必要的, 特别在采用穿刺 技术时,导线必须紧紧地埋入胸部皮下组织。两条导线进入胸部的共同入口,用 8号 2--0非吸 收缝线固定于皮下组织,目的是防止其后操作时导线移位,随后用 8号缝线将每条导线分别通 过护套缝于胸部皮下组织。 操作时避免用手术器械夹导线, 也不应该用缝线直接结扎导线,因为 对导线绝缘层和导圈施予的压力引起绝缘层破损, 当过剩的导线盘绕埋于囊袋时, 应避免过份用 力弯曲导线。
(三 ) 附加手术项目的技术处理
心室按需型起搏器 (VVI),由于失去房室同步,不符合生理需要。在起搏器综合征或病人心 功能不全时, 需改为生理性起搏方式 (AAI或 DDD) , 此时需要在原有的心室导线基础上, 增加新 的导线。由于原存的起搏导线常可引起静脉血栓形成, 而给手术处理带来困难。 最好仍启用原来 的导线系统, 增加新的心室或心房导线总是需要开辟另外一条静脉。 一般手术仍在同侧进行, 可 利用原来的囊袋,保留对侧为以后起搏需要。
大多数病例旧导线从头静脉插入,如再插新的导线 (心房或心室 ) ,则需从颈静脉或锁骨下静 脉插入。再寻头静脉便是徒增无效的切口。锁骨下静脉穿刺为首选的最佳方法, 于同侧静脉穿刺 约 2/3病人获得成功, 对病人和原来的导线均不会造成损害。约 1/3 病人由于静脉系统血栓形 成 (原导线在静脉引起) ,使同侧锁骨下静脉穿刺不能送入导线, 在这种情况下则需用对侧头静 脉或锁骨下静脉,且需另做一新的起搏器囊袋。
在增加起搏系统附件时,原来的装备亦可采用, 如果原起搏器具有多项程控功能, 可将新植 入的心房导线与起搏器相接, 通过程控感知灵敏度和不应期即可达到心房起搏目的。 术前必须了 解导线和起搏器极性(单极或双极),及导线末端插入头的直径是否与脉冲发生器插入孔一致。 如果接头直径不一致,则需借助相应的转接器(adaptor )使导线和起搏器相连接。如新采用的 双腔起搏系统是单极,则原来的单极心室导线经阈值测试符合要求时,可以应用。 如原采用的是 双极双腔起搏系统,现改用单极双腔起搏系统, 则构成三个电极状态(即心房电极、心室电极和 起搏器电极),此时需仔细观察是否会发生交叉感知(crosstalk ),即心房起搏信号抑制心室输 出。 如原心室导线为双极具有大的偶联(电极间距>1.5cm ),亦需进行交叉感知试验, 如发 生交叉感知,则必须重换一个电极间距<1.5cm>
增添新的导线系统肯定会给手术带来麻烦, 但总是可以克服, 最重要的是术前必须了解导线 与脉冲发生器接头的型号是否一致,如不一致可通过采用连接器解决。
(四)阈值测试
阈值测试是埋植心脏起搏器的一个重要步骤, 影响到术后起搏器的正常工作, 因为心肌应激 阈值是决定能否起搏的重要内在因素。 阈值超过起搏器的有效输出强度就不能起搏, 且在同一患 者心腔内不同部位,阈值也不尽相同。 阈值测试包括两个主要部分,即起搏阈值和感知阈值, 借 助起搏系统分析仪可以测到。最好起搏器、电极导线和分析仪是同属一个厂家生产的, 便于对感 知和起搏参数的比较, 实际上各仪器之间的变异在大多数情况下相对来说是很小的。 每例当导线
进入右心房和右心室相应部位, 即应进行阈值测试, 在双极导线远端电极与阴极相连, 近端电极 与阳极相连, 在单极导线电极头与阴极相连, 另一电极夹皮下组织与阳极相连或起搏器囊袋的金 属面与阳极连接。测试项目包括电压、电流、心肌阻抗、 P 波和 R 波振幅。如有条件也可测试斜 率 (slew rate)即电压和时间变化 (dV/dt), 反映类本位曲折,感知电压在边缘状态 (即电压较低 ) 的病人, 测试斜率非常重要, 如 R 波测量是 10mv , 则感知一定很佳, 有些病人 QRS 波振幅 ≤3mv , 斜率亦低,表现为感知不足,而有些病人 QRS 波振幅虽只有 3mv ,但斜率测试正常,却表现为 感知正常。 现今, 多数起搏分析仪均具有同时测试心内电图和斜率功能。如果条件不具备,也要 测试电压。 根据我们对一组病人起搏器安装术后的阈值动态观察, 发现在安置电极后短期内, 起 搏阈值有不同程度升高,升高到一定程度后又逐渐回降,约 3个月后趋于稳定。阈值上升至高 峰时间一般在 2周左右,可达埋植时的 2-4倍,个别患者甚至升高到埋植时的 6倍。 目前应用 的埋植起搏器,大多数输出电压为 5V ,故手术时应力求寻找到电压输出阈值最小的部位,要求 心房 ≤1.5V ,心室 ≤1.0V ,以免由于短期内阈值上升而致起搏失效。现时由于生理性起搏器的广 泛应用, 为节省能源延长起搏器使用年限, 采用激素缓释放导线电极, 起搏阈值甚至仅为 0.2-0.5V , 故起搏器出厂时的输出电压也设置在 2.5V 的较低水平。 “ 强度-间期 ”(strength-duration) 曲线有 助于确定合适刺激参数,在手术中即可绘制出来,先脉宽(间期)固定,测试电压变化,再电压 固定测试脉宽变化,也可采用无创方法测出 “ 强度-间期 ” 曲线。
如起搏器埋植后 4周以内发生起搏失效,于排除了其它原因之后, 应考虑起搏阈值升高所 致, 而这种升高还有回降之可能, 如病情许可,可以观察一个短时期,待阈值升高达到高峰后自 然回降, 仍能起搏。 在观察过程中可使用肾上腺皮质激素, 对阈值回降有所帮助。 心肌对输入的 起搏脉冲有一定阻力,称为心肌阻抗或心脏起搏阻抗,心肌阻抗的正常值为 300-1000Ω, 一般 要求在 300-700Ω,如果电阻太小,则考虑有短路,如太大则是电极接触不良或导线折断。假如 起搏阈值电压为 1V ,电流为 2mA (0.002A ),根据欧姆定律:
电阻(R )=电压 (V) / 电流 =1/0.002=500(Ω)
感知功能对于同步起搏器极为重要, 多数按需型起搏器可感知 2--3mV , 最低的心内有效电 压应当为脉冲发生器感知功能的两倍,所以临床实际感知电压,要求 R 波振幅 ≥5mV , P 波振幅 ≥2mV 。导线电极的位置最好既能照顾起搏阈值,又要照顾到感知电压。因此,必须选择起搏阈 值既低, P 波与 R 波振幅又高的心内膜部位安置电极, 如找不到很理想的位置时, 只能采用并能 照顾到两者的较合适部位。在测试上述参数时, 脉冲宽度应固定在 0.5ms , 与起搏器出厂时标准 一致。 起搏频率则视病人的心率而增减, 以心率完全由起搏器控制为准。 通过心电图或示波器连 续观察心脏跳动,开始用较强的输出电压以引起心房或心室全部起搏,然后逐步降低刺激强度, 一直降至示波器或心电图走纸上出现有个别起搏脉冲不能引起心房或心室除极, 再适当提高刺激 强度,至起搏脉冲又能全部使心脏应激, 此时的刺激强度, 即为该病人的起搏阈值。为考验导线 电极安置的牢靠性,可让病人侧身、咳嗽、深呼吸,如导线头位置仍无移动,阈值也无变化,说 明嵌顿良好, 否则应重新调整导线头位置,并再次测试阈值。 对双腔起搏器除常规测试起搏输出 和感知外,还应附加测试房室 (AV)传导间期,室房 (VA)传导间期,前向 (AV)和逆向 (VA)传导的文 氏点。这些参数可以通过具遥测功能的起搏器,体外程控测试出来。心房起搏频率可顺序增加 90、 110、 130、 150ppm , 测定 AV 传导功能,为程控起搏器的 AV 间期,上限频频率和工作方 式提供依据。
上述步骤完成后, 也可描记一段心腔内心电图(并非必须做), 把导线电极的尾端导线与心 电图机的胸前导联相接, 心电图的其它导联仍按常规接在四肢上, 用胸前导联记录,即可见单极 心腔内心电图。 如果将导线电极的尾端与肢导联任何一导联的正极相接, 负极仍置于相应的肢体 上,则可记录到双极心腔内心电图。若电极头与右心耳接触良好,心内心电图的特点是 P 波高 大, R 波甚小甚至看不见。 若电极头与右室心尖部接触良好,心内心电图特点是 P 波很小或看不
见, R 波高大。 QRS 波呈 rS 型, S 波深达 5-15mV , 同时 ST 段抬高,呈损伤电流型,升高程 度一般约为 2-3mV , T 波直立。这种图形说明电极位置良好。当 QRS 波呈 Rs 或 RS 型,说明电 极位置不好。如有高大的 P 波,而 QRS 波呈 RS 型, ST 段不抬高,则多数是电极放在冠状静脉 窦。 ST 段升高不明显并不说明电极头与心内膜接触不好,但 ST 段升的太高呈单向曲线,说明 插入太深有穿孔危险。我们曾有一例,心腔内心电图 ST 段高达 11mV ,术后第二天发生心肌穿 孔。
描记心腔内心电图应特别警惕防止漏电, 发生危险, 电流沿导线直接作用于心脏导致心室颤 动。为此应该采用直流 (电池 ) 电源心电图机,并拔掉交流电源插头。如果只有交流电源式心电图 机,应该严格鉴定无漏电现象后,方可应用,且在使用时必须接好地线。
(五 ) 起搏器埋植
由于起搏器体积小, 重量轻, 均埋植于胸前左侧或右侧, 埋植起搏器囊袋的切口有两种方式: 1、静脉插管与起搏器囊袋同为一个切口:
此种手术方式往往采用锁骨下静脉穿刺插入电极导线,于锁骨下第一肋间作一约 5cm 横切 口, 分离皮下组织至胸大肌筋膜, 做一与脉冲发生器大小相适应的囊袋, 充分止血后植入脉冲发 生器, 也有选取头静脉插管并同时埋入起搏器。 此手术方式只用一个切口, 导线与脉冲发生器直 接相连,电极导线不需穿越皮下隧道,比较简易,为其优点,但对某些体瘦,胸大肌不发达的病 人,由于起搏器埋植部位靠上或靠外,该处肌肉少,皮肤菲薄,日后也可能磨破皮肤,导致起搏 器或导线外露,发生感染。
2、静脉插管与脉冲发生器囊袋为二个切口:
此种手术方式, 静脉切口与脉冲发生器囊袋切口分开, 一般选取头静脉插入电极导线,于乳 房上方 5-7cm 作另一约 5cm 切口,切开皮肤、皮下组织,暴露胸大肌筋膜,用中、 食指钝性 剥离周围组织,做一与脉冲发生器大小合式的囊袋,注意彻底止血,防止形成血肿,继发感染。 在静脉切口与脉冲发生器植入的切口之间作一皮下隧道, 使导线与脉冲发生器连接, 剩余之导线 盘旋后置于起搏器下面。 我们认为采用两个切口较好, 可避免埋植的起搏器过于靠上外侧,影响 病人肩部活动,而且该处皮下组织较少,脉冲发生器长期刺激皮肤可能表面皮肤被磨破。
脉冲发生器囊袋不宜过大或过小,囊袋过大有可能使脉冲发生器在内翻动牵拉导线而移动, 甚至使两个极面倒转造成起博失灵,老年人因皮肤松驰容易发生。 囊袋过小,脉冲发生器对周围 组织压迫紧,甚至磨破皮肤,使脉冲发生器外露。 脉冲发生器应置于胸大肌筋膜面,避免过深过 浅, 如脉冲发生器埋于胸大肌筋膜下, 直接与肌肉接触, 可刺激肌肉抽动, 并容易渗血发生血肿。 如脉冲发生器埋于皮下脂肪组织, 因压迫表面下皮肤, 磨擦受伤导致持续性疼痛, 如疼痛不能缓 解, 则需打开伤口, 重新制作囊袋, 将脉冲发生器放于胸大肌筋膜面。此外脉冲发生器在脂肪层 可影响皮肤血运, 甚至发生皮肤坏死。 脉冲发生器完全埋植于囊袋内,其上缘应在皮肤切口之下 2cm 左右,避免高于切口或与切口平行,影响伤口愈合。脉冲发生器囊袋内不必放置引流条, 除非渗血较多,也不必囊腔内注入抗菌素。术后用沙袋压迫 8-12小时,适当给予 3-5天抗生素 预防感染, 2-3天即可下床活动。现今主张病人早期活动,不应限制病人手术同侧肩部运动,以 免导致以后上臂活动受限和局部疼痛。 良好的电极导线固定位置, 不会因为适当运动而发生移位。 术前应停用一切活血药和抗凝制剂, 以免囊袋内渗血形成血肿,继发感染, 如渗血不易控制, 可 于表面撒一层止血粉,放置引流条,局部加压。
在整个手术过程中应有专人负责心电图监测, 备有心肺复苏的抢救药品和器械, 如体外除颤 器、气管插管、麻醉机、吸引器等。为避免术中发生意外,对某些心肌应激性高,术前即有频发 室性心律失常的病人, 应予以有效的抗心律失常药物控制, 术中尽量减少刺激心肌, 有些心脏大, 心功能不全的病人, 术前应采取措施控制心力衰竭, 待病情平稳, 心功能改善后再给予永久性起 搏器埋植。
四、心外膜或心肌技术
由于经静脉埋植手术的成功率很高, 心外膜埋植技术仅限于开胸手术的病人, 术中已放置永 久性心外膜导线, 或偶尔心内膜电极线反复脱位不易固定的病人以及少数人工三尖瓣、 三尖瓣闭 锁、先天性畸形的病人。心外膜心肌系统埋植方法不到 5%。采用的手术切口主要有两种: (一 ) 剑突下和肋下
该法埋植心外膜心肌电极不需正规开胸, 通过左上腹切口切除剑突, 暴露心脏隔面, 可将电 极放置于此处, 可以是右心室或左心室。 但此切口暴露左室有限, 如需左室埋入电极, 多主张左 肋下切口。
(二)侧开胸
用左侧开胸左心室埋植电极方便, 于左侧第五肋间切口沿左肋缘至左腋前线, 经此切口可放 于左室心肌,应注意避开膈神经以免发生膈肌刺激。
上述两种方法均需全身麻醉,有一定的外科并发症及较高的起搏系统故障发生率。
参考文献:
1 Vandersalm TJ, Haffajec CT, Okike ON, et al. Transvenous insertion of double sets of permanent electrodes through a single introducer: clinical application. Ann Thorac Surg,1981,32:307--407
2 Bognol DA, Vijayanager RR, Eckstein PF, et al. Two leads in one introducer technique for A-V sequential implantations.PACE,1982,5:217--232
3 Hussaine SA. Chalcavarty S, Chaikhouni A: Congential absence of superior venacava: Unusual anomaly of superior systemic veins complicating pacemaker placement. PACE, 1981, 4:
328--340
4 Ronnevik PK, Abrahamsen AM, Tollefsen J. Transvenous pacemaker implantation Via a unilateral left superior vena cava. PACE,1982,5:808--822
5 Moss AJ,Riers RJ. Atrial pacing from the coronary sinus vein: Ten years experience in 50 patients with implanted pervenous pacemaker. Circulation 1978, 57:103-106
6 Peter HB unusual access sites for permanent cardiac pacing. In S. Serge Barold, Jacques Mugica(eds):Recent advances in cardiac pacing. Goals for the 21ST century. Armonk, NY, Futura publishing Co,Inc,1997,137-180
7 Gras D, Mabo P Daubet C. Left pacing: Technical and clinical Considerations. In Barold ss, Mugica J(eds): Recent advances in Cardiac pacing. Goals for the 21st century. Armonk, NY, Futura publishing Co, Inc, 1997, 181-201
8 Hayes DL Holmes DR Furman S. Permanent pacemaker implantation. In Furmans, HAYES DL, Holmes DR(eds): A practice of cardiac pacing. Mount Kisco. NY. Futura publishing Co,Inc,1993,261-307
9 Barold ss, Cazeau s, Mugica J, et al. Permanent multisite Cardiac pacing. PACE 1997, 20:275--296
10 Ritter P, Bakdach H, Bourgeois Y, et al. Implanting techniques for definitive left ventricula pacing.(abstract) PACE 1996,19:698--732
11 Hello CO A, Lelong B, Fauchet T,et al.Influence of venricular pacing site on Hemodynamic parameters in patients with dilated cardiomyopathy.(abstract) Eur JCPE 1996,6:142--172 12 王方正、田瑞国,永久性心脏起搏器植入技术 . 陈新、孙瑞龙、王方正(主编):临床心电生 理和心脏起搏,北京人民卫生出版社, 1997,815-831
范文三:永久性心脏起搏器植入术
永久性心脏起搏器植入术
北京大学人民医院
起搏器植入适应证-郭继鸿
人工心脏起搏临床应用已经50年了。与其他任何技术一样,随着应用经验的积累,随着技术本身的改进与发展,适应证会不断扩大、完善。起搏器植入适应证也是同样。
但是也应看到,不同医师对永久性起搏器植入适应证的认识可能存在很大差别,对同一种传导系统病变,在不同的临床状态是否需要植入起搏器的观点也不尽相同,产生这种差别的原因很多,包括对植入指南的不同理解、对健康与生活质量的不同认识、对起博技术及疗效的不同看法等。这些差异明显表现出“仁者乐山,智者乐水”的不同观点。
起搏器植入的适应证可以分成以下几类。
(1)“绝对”适应证,即相关指南中Ⅰ类适应证,这是指根据患者的病情,并有大量明确的循证医学的证据,以及专家一致认为起搏治疗将对患者有益、有用或有效。
(2)相对适应证:根据病情,起搏能否给患者带来益处和好的疗效,循证医学的证据不足或专家意见尚有不同,这相当于指南中Ⅱ类适应证,而其又分成两个亚类,Ⅱa类:倾向与应当植入,Ⅱb类:不倾向植入。
(3)非适应证:根据病情,专家一致认为起搏治疗对患者无效,甚至有害,即指南中的Ⅲ类适应证。
一、 缓慢性心律失常
缓慢性心律失常可以分成3类:病窦综合征,房室阻滞和束支阻滞。起搏器对缓慢性心律失常是根治性治疗,能够缓解和消除缓慢性心律失常伴发的症状,使患者的健康和生命不受影响。以三度房室阻滞为例,过去三度房室阻滞诊断第1年的死亡率高达50%,但起搏器植入后患者的寿命不受影响,因此,应当看成是一种根治的治疗。
(一)病态窦房结综合征
病窦综合征包括严重窦缓、窦性停搏、窦房阻滞、慢快综合征等,是我国目前起搏器治疗中最常见的适应证,约占50%的病例
2002年国际起搏器植入指南中病窦的适应证内容如下。
Ⅰ类适应证
(1)病窦综合征表现为症状性心动过缓或必须使用某些类型和剂量的药物进行治疗,这些药物又可引起或加重心动过缓并产生症状者。
(2)因窦房结变时性(随代谢增加心率适度增加)不良引起症状者。
Ⅱ类适应证
Ⅱa类
(1)自发或药物诱发的窦房结功能不良,心率<>
(2)不明原因晕厥,合并窦房结功能不良或电生理检查发现窦房结功能不良。
Ⅱb类
。
Ⅲ类适应证
(1)无症状的患者,包括长期应用药物所致的窦性心动过缓(心率<>
(2)虽有类似心动过缓的症状,业已证实症状并不来自窦性心动过缓。
(3
)非必须应用的药物引起的症状性心动过缓。
从临床医生的角度这部分适应证可以理解为,用的药物)的心动过缓(<>
a)时,都应植入起搏器。
1.严重心动过缓的心率标准
应当了解,2002年指南中的心动过缓的心率标准为40bpm,而1998年指南中的心率标准为35bpm,说明适应证的标准已经放宽。
2.对于药物性病窦的治疗应当有一个新认识
所谓药物性病窦是指因疾病的需要,必需服用一些负性变时、变频率的药物;例如:抗高血压、抗心衰、抗快速性心律失常(β阻滞剂)等药物,而其有可能引起或加重心动过缓及症状。过去,乃至目前在中国的很多医生的概念中,当有这些不可抗拒的药物副作用时,应当停服β阻滞剂这类药物,而指南已明确指出是起搏器Ⅰ类指征。
3.对于伴发症状的认识
,因为症状明显与心律的关系也明显。 脑机能减退(失眠、
记忆力减退、头晕、耳鸣等),容易被误为衰老或神经衰弱。此外很多患者可能在心动过缓刚刚发生伴有一定症状;时间久之患者常能耐受,症状亦被忽视,这部分人的症状应视为有症状。
还应当注意心动过缓的一些等位症状,即与疲劳、头晕等症状意义相当的症状,或曰都与心动过缓密切相关的症状:例如腔隙性脑梗、心房颤动等。我认为年龄偏大、心率缓慢的反复腔隙性脑梗塞的患者应当植入起搏器预防再次脑梗。
4
1)变时性功能不良的定义
为“变时功能不良”或称变时性异常。
2)变时性功能不全的发病率
不同作者应用标准不同,发病率不同。①Rickards的资料表明,需要植入永久起搏器的患者中,约55%的人存在变时性功能不良;②Rosenqvist认为,以运动后心率<>
时,病窦患者58%合并变时性功能不全。
3)变时功能不良分类
(1)变时性不全:①运动早期变时功能不全型;②运动后期变时功能不全型;③运动停止后心率速降型。
(2)变时性过度:运动后的心率高于预测最大心率
4(1)运动后心率与预测最大心率比值:①预测最大心率=220-年龄(bpm);②运动后最高心率:<>
(2)运动后的最大心率值:①<><><>
(3)变时性指数:<>
(4)动态心电图:①最高心率<100bpm><90bpm><80bpm>
图1 变时性指数
变时性指数=心率储备值/代谢储备值。心率储备=(运动后心率-静息心率)/(最大预测心率-静息心率);代谢储备=(运动后代谢值-1)/(极量运动的代谢值-1)。变时性指数的正常值范围为0.8~1.3;<0.8时为变时性功能不全;>1.3时为变时性功能过度
(二)房室阻滞的起搏器植入指征
房室阻滞的起搏器植入原则几乎与病窦完全一样,即症状性房室阻滞。包括症状性一度、二度和三度房室阻滞。通过体表心电图对房室阻滞部位的定位是推测性的臆断,对起搏器的植入提供参考意见,而不是决定性意见。2002年国际指南相关内容如下:
Ⅰ类适应证
(1)任何阻滞部位的三度和高度房室阻滞伴有任一下列情况之一者:① 有房室阻滞所致的症状性心动过缓(包括心力衰竭);②需用药物治疗其它心律失常或其它疾病,而所用药物又能导致症状性心动过缓;③虽无临床症状,但业已证明心室停搏≥3s或清醒状态时逸搏心率≤40bpm;④射频消融房室交界区导致的三度房室阻滞;⑤心脏外科手术后发生的不可逆性房室阻滞;⑥神经肌源性疾患(肌发育不良、克塞综合征等)伴发的房室阻滞,无论是否有症状均列为Ⅰ类适应征,因为传导阻滞随时会加重。
(2)任何阻滞部位和类型的二度房室阻滞产生的症状性心动过缓。
Ⅱ类适应证
Ⅱa类
(1)任何部位无症状的三度房室阻滞,清醒时平均心室率≥40bpm,尤其是伴有心肌病和左心功能不良;
(3)无症状的二度Ⅰ型房室阻滞,因其他原因行电生理检查中发现阻滞部位在希氏束内或
以下水平;
(4)一度或二度房室阻滞伴有类似起搏器综合征的临床表现。
Ⅱb类
(1)合并有左心功能不良或充血性心力衰竭症状的显著一度房室阻滞(PR间期>300ms),缩短AV间期可能降低左心房充盈压而改善心衰症状者
(2)神经肌源性疾患(肌发育不良、克塞综合征等)伴发的任何程度的房室阻滞,无论是否有症状,因为传导阻滞随时会加重。
Ⅲ类适应证
(1)无症状的一度房室阻滞
(2)发生于希氏束以上以及未确定阻滞部位是在希氏束内或以下的二度Ⅰ型房室阻滞
(3)预期可以恢复且不再复发的房室阻滞。
对上述适应证的理解时,应当注意一下几点。
(1)房室阻滞引起的症状包括心衰,换言之,房室阻滞引起的心力衰竭应当视为起搏器植入指征;
(2)阻滞的部位或心电图特征对决定植入级别作用重大:例如二度Ⅱ型房室阻滞时,QRS波增宽时属于Ⅰ类适应证,而QRS窄时应视为Ⅱa类适应证,换言之,阻滞部位的意义重于阻滞的程度;
(3)间歇性房室阻滞的危害应当充分认识,因为伴发晕厥,伴发猝死的危险性大大增加。
(4)自发或药物的三度或高度房室阻滞的患者伴有症状,心室停搏>3s,清醒心率<>
(三)慢性双分支或三分支阻滞
双分支和三分支阻滞是指心电图表现阻滞部位在房室结以下的右束支和左束支中的两个分支。交替性束支阻滞(也称为双侧束支阻滞)是指两侧的3个分支在心电图上均有阻滞的证据。如在连续记录的心电图上分别可见到右束支和左束支阻滞图形,或一份心电图为右束支阻滞合并左前分支阻滞,另一份心电图为右束支合并左后分支阻滞。三支阻滞是指心电图记录到3个分支均有阻滞证据,如交替性束支阻滞或两个分支阻滞合并一度房室阻滞。这类患者出现症状或进展为三度房室阻滞时发生猝死机会较大。
严格来讲,慢性双分支或三分支阻滞也应归在房室阻滞之中,是房室阻滞的原因之一,只是阻滞的部位较低而靠下。有人统计完全性房室阻滞的部位可分成:①房室结水平(占55%)阻滞:逸搏点高,频率快,变时性好,QRS波窄,AV间期阻滞;②双侧阻滞(占45%)阻滞:逸搏点低,频率慢,变时性差,QRS波宽,AH间期阻滞。两者相比,后者的危险性大,诊断确定应及时给予起搏治疗。
2002年双分支或三分支阻滞时起搏器植入适应证如下。
Ⅰ类适应证
(1)双分支或三分支阻滞伴间歇性三度房室阻滞。
(2)双分支或三分支阻滞伴二度Ⅱ型房室阻滞。
(3)交替性双侧支阻滞。
Ⅱ类适应证
Ⅱa类
(1)虽未证实晕厥由房室阻滞引起,但可排除由于其他原因(尤其是室速)引起的晕厥。
(2)虽无临床症状,但电生理检查发现H-V间期≥100ms。
(3)电生理检查时,由心房起搏诱发的希氏束以下非生理性阻滞。
Ⅱb类
神经肌源性疾病(肌发育不良,克塞综合征等)伴发的任何程度的分支阻滞,无论是否有症
状,因为传导阻滞随时会加重。
Ⅲ类适应证
(1)分支阻滞无症状或不伴有房室阻滞。
2)分支阻滞伴有一度房室阻滞,但无临床症状。
从指南可以看出,双分支和三分支阻滞患者起搏器治疗的指征更宽,与房室阻滞相比,其不需要伴有临床症状则属于Ⅰ类和Ⅱa指征,主要原因是,其危害性大、晕厥与猝死的突发性高、进展趋势明显,不能等晕厥发生后再植入起搏器,更不需等致命性晕厥后再植入。但对于植入指南的这一精神,大部分临床医生,心血管专科医师,甚至起搏器医师都不了解和熟悉(图2)。
图2三度房室阻滞的部位与室性逸搏心率的关系
房室阻滞时,心室逸搏心率30~55bpm,希浦系阻滞时,心室逸搏心率15~40bpm,心室率明显低于前者
目前国内已开始重视的特发性传导系统疾病:Lenegre病及Lev病分别多发于年青和年老患者之中,前者为遗传性传导阻滞,后者为老年退行性疾病,最初二者都能表现为单或双分支阻滞,以后逐渐进展为高度或完全性房室阻滞,是起搏器重要的植入指征。
二、起搏器植入的新适应证
(一)起搏治疗心力衰竭
起搏治疗心力衰竭额适应证已升高Ⅰ类A级适应证,适应证的5个标准为①窦性心率;②心功能Ⅲ~Ⅳ级;③EF值≤35%;④经过合理药物治疗QRS波时限≥120ms;⑤无禁忌症。
(二)起搏治疗长QT综合征
长QT综合征是一种遗传性心律失常,常伴有多形性室速(尖端扭转型室速)和心脏性猝死的危险性增加。尖端扭转型室速因肾上腺素刺激发作,或与心脏停搏或心率减慢有关。在一项长QT综合征的家系进行的前瞻性研究中发现,低于50岁的患者中,有晕厥病史,静息心率低于60bpm,QTc大于0.5s的患者猝死发生率增加。
β受体阻滞剂是治疗长QT综合征的首选治疗方法,然而,β受体阻滞剂可引心脏停搏或心率减慢,可加重某些患者的心律失常。当以高于自身心率的频率起搏时可减少TQ间期并减少室性心律失常的发生危险。已有报道心脏起搏可缩短QTc大约10%,并可明显降低症状出现的频率。然而,起搏治疗虽然可明显减少反复发作的晕厥和心脏性猝死。但它并不能完全预防心脏性猝死。
2002年国际起搏器植入指南规定
Ⅰ类适应证
心动过缓依赖性持续性室速,可合并或无长QT间期,起搏治疗证明有效。
Ⅱ类适应证
Ⅱa类 先天性长QT综合征高危患者
可以看出心动过缓依赖性室性心动过速(伴或不伴长QT间期)已经归为起搏治疗的Ⅰ类,因为起搏治疗的有效性已被充分证明。长QT综合征的高危患者通常被认为是起搏治疗的Ⅱa类适应证。目前起搏治疗联合应用 受体阻滞剂仅用于拒绝接受交感切除术或ICD植入术,而心律失常呈明显心动过缓依赖性的一小部分。
(三)起搏治疗肥厚型梗阻性心肌病
肥厚型心肌病为遗传性疾病,可伴有左室流出道(LVOT)梗阻。流出道的压力阶差部分是因收缩期二尖瓣前叶和腱索突向室间隔即射流(Venturi)效应以及肥厚的间隔收缩期凸向流出道引起的。持续性起搏对肥厚型梗阻性心肌病(HOCM)可带来短期和长期的有益作用。短期内,右室心尖起搏可引起自心尖朝向心底部的左室除极模式(功能性左束支阻滞),可增加左室流出道直径并降低左室流出道血流速度。由此可减轻或消除射流(Venturi)效应而减少二尖瓣收缩期前向运动,进一步降低压力阶差和减少由于二尖瓣前瓣扭曲而导致的二尖瓣反流。多项研究评估乐右室心尖部起搏的短期血流动力学效果。右心室起搏可使LVOT压差降低34%,左室收缩压降低14%,心排血量增加5%。长期起搏可使心室重构进一步降低流出道压力阶差,在某些情况下,超声心动图可见局部左室肥厚的逆转。
2002年国际起搏器植入指南规定
Ⅰ类适应证
HOCM合并符合窦房结功能不良和(或)房室传导阻滞中的Ⅰ类适应证的各种情况。 Ⅱ类适应证
Ⅱa类 无。
Ⅱb类 药物治疗困难伴症状性梗阻性肥厚型心肌病,在静息或应激情况下有明显流出道梗阻者。
Ⅲ类适应证
⑴无症状或经药物治疗可以控制。
⑵虽有症状但无左室流出道梗阻的证据。
(四)起搏治疗血管迷走性晕厥
Lewis于1932年首次使用血管迷走性晕厥来强调骨骼肌的小动脉扩张(血管)和心率下降(迷走)描述常见的有关自主神经功能失调性晕厥。虽然血管迷走性晕厥的确切机制并未全部明了,但资料显示由于恶性刺激所致的低血容量或中枢神经系统激活所致的心脏机械压力感受器激活导致交感神经张力下降和迷走神经张力升高。血管迷走性晕厥通常是一个孤立事件而不需要特别治疗。然而,患者如果在1年内发生2次以上的晕厥,那么再次发作晕厥的危险性大约为40%。
19世纪后叶,有人建议使用心脏起搏治疗血管迷走性晕厥。几个小规模研究已证明急性起搏能有效缓解血管迷走性晕厥患者的症状。其后,一项小规模无对照的研究发现永久起搏治疗也可减少血管迷走性晕厥者症状的严重程度和发作频率。
最新的国际起搏器植入指南将血管迷走性晕厥作为起搏治疗的Ⅱb类适应证。对于药物治疗无效的有严重症状的血管迷走性晕厥患者,起搏治疗是有效的方法。
(五)阵发性房颤起搏治疗的适应证
多项回顾性研究结果表明心房起搏可减少心房颤动的发生率。起搏治疗可通过多种机制减少房颤的发生。①心脏起搏可减少房性早搏的发生率,这些房性早搏可诱发心房颤动。某些情况下可诱发房颤的房性早搏前有一阵相对的心动过缓或窦性静止。起搏治疗可防止心房率下降,因而可避免与心动过缓有关的心房早搏的发生;②心房起搏可减少心房复极离散度,降低微折返发生的可能性,但临床研究结果尚未证实这个观点;③心房起搏可改变心房
活动的模式,减少房内折返的危险性。
目前(08年12月),2002年国际起搏器植入指南中规定,针对起搏预防阵发性房颤的适应证定为Ⅱb类,对合并窦房结功能不良的阵发性房颤患者,当症状明显,药物治疗困难时,可考虑应用起搏治疗预防房颤。
目前,国际上起搏器植入的适应证指南的最后版本仍然是沿用2002年ACC/AHA / NASPE共同制定颁布的指南。近几年起搏器技术与应用进展迅猛,尤其是双室同步起搏治疗心力衰竭方面,预计今明两年将会有新的版本问世,起搏器治疗适应证将会有进一步扩大。
应当指出,目前国内每百万人起搏器年植入的比例远远低于西方发达国家,仅仅室这些国家的50~100分之一。引起起搏器植入比例显著低下的原因很多,而适应证掌握过严是其中最重要的原因,不论是年长医生,还是年轻医生,不论是经验少,还是经验多的医师,对于起搏器植入的适应证都掌握的过严,这需在今后逐渐加以克服。
植入技术-柳茵
植入永久性心脏起搏器和ICD有两种基本途径:一种是经心外膜途径,需要全麻和外科手术;另一种是经静脉途径送导线进入心内膜,只需局麻加镇静剂。早期几乎所有起搏器和ICD等都是经心外膜途径植入。随着电极导线的改进、植入技术的成熟和起搏器、ICD重量的减轻,现已不需要开胸,只是在一些特殊情况下才需要经心外膜途径。
经静脉途径包括静脉切开、静脉穿刺或这两种方式的结合。每条静脉入路都有各自的优缺点,目前常用的是锁骨下静脉和头静脉,偶尔选用颈内静脉、颈外静脉、腋静脉、股静脉甚至下腔静脉。20世纪70年代后,Litteford和Spector提出的经皮锁骨下静脉穿刺技术得到认可,以后撕开鞘的出现又解决了鞘管从导线上移开的问题。静脉切开和经皮静脉穿刺两种方法满足和完善了经静脉系统的操作。
一.头静脉途径
头静脉属于上肢表浅静脉,起自肘窝附近,沿肱二头肌外缘走行,进入胸三角沟,走行在胸大肌和三角肌间沟中,横穿三角沟后从表浅部位穿过胸锁筋膜与腋动脉交叉,在锁骨下方于喙突水平终止于腋静脉(锁骨下静脉是腋静脉的延续)。胸三角沟的解剖位置恒定,很少发生变异。
常用头静脉切开解剖部位包括以下几种。
(1)肱骨大结节处肩部水平最高位置的稍内下侧,可扪及一紧靠肱骨大结节的肩胛的喙突,以喙突内侧1.5cm下方约1.5cm交点处作一约2.0cm切口;
(2)锁骨中点下约1.5cm处作一水平线通过胸大肌与三角肌的沟槽(有些人表皮可见皱纹槽),以沟槽为中心,作一2cm的横切口;
(3)常规沿三角沟切开,切口约2.5~3.0cm,沿皮肤最好一刀切开。切开后可以应用自限牵开器充分暴露切口,仔细分离三角沟可充分暴露头静脉。有时(尤其女性)头静脉非常细或闭锁。如果头静脉太细,可向近心端分离,游离出头静脉,将其分离出2cm左右一段,在近远端各放一根0号丝线(图1),然后用眼科剪或11号刀片沿静脉水平剪开,使用蚊式夹、钳或静脉拉钩将静脉切口拉开,放入导线。如遇头静脉太细甚至不能容纳一根导线时,导引钢丝技术可以帮助,首先由此口送入钢丝至上腔静脉或右心房水平,然后沿钢丝置入导线,并可用同样技术送入第二根导线。该方法操作技巧要求不高,易掌握。头静脉插管可以避免严重并发症。因为头静脉内正常的静脉压和静脉瓣还可以防止空气进入中心循环系统,如果有血管损伤或不能使用,可迅速结扎止血。
二.经皮锁骨下静脉途径
使用Seldinger技术经皮穿刺锁骨下静脉被心脏科医生认为是速度快、创伤小、易置放多根导线的常用方法。锁骨下静脉穿刺用18号空芯针,负压进针,有回血后送入导丝,使导丝顶部达右房中部。送导丝时如果有阻力,应在透视下检查导丝,因为有时导丝易向上进入颈静脉。如果失败,可沿导丝送入小号扩张管,然后将导丝送达合适的静脉,也可用注射造影剂判断静脉解剖。穿刺时最好让患者取头低仰卧位,有利于静脉充盈,即便患者有血容量不足。
一旦静脉穿刺成功,作皮肤切口,切口应在内下方约2.5cm处,切口应沿皮纹方向,切开后应用自限牵开器。分离皮肤、皮下组织至胸大肌表面后,可暴露穿刺点。在导丝周围作“8”字形缝合,便于止血用。准备好放入穿刺鞘,送鞘时最好在透视下进行,可以避免损伤静脉。鞘管送入成功后,撤除扩张管,将导线送入鞘管,注意撤扩张管时保留导丝,可以避免外套管太软,在锁骨和第一肋骨之间被压扁和外管套的头端顶住静脉壁。通过导丝(和导线)可顺利拔出和撕开外套管。不能保留鞘管操作导丝和导线,因为这样可导致气体栓塞和不必要的失血。撤鞘管后导线到位通过“8”字形结扎止血及固定导线。有时,这种方法并不能有效固定导线,可将线从皮下和肌肉组织穿出后绕导线一周再打结有助于固定。保留导丝可提供另一导线的入路。可沿导丝送入另外的鞘管来交换和送入其他导线。保留导丝可作为单极阈值分析的地线,也可作心内导线以记录心电图或紧急起搏。无论单双腔起搏器应该保留导丝直至导线定位满意。
三.腋静脉途径
腋静脉作为一种穿刺途径可以避免挤压现象。腋静脉实际上是锁骨下静脉出上纵隔横过第一肋时的延续,也称为锁骨下静脉的胸外段。该静脉常常很大,横过前外侧胸壁进入腋窝(图
2),大约位于喙突水平跨过胸三角沟处。在大圆肌和背阔肌水平,变成正中静脉。胸大肌和胸小肌均覆盖腋静脉。腋静脉是静脉入路的极好途径,但因位置较深而不常用。
图3 腋静脉穿刺及其与第1肋和体表标志的关系
腋静脉重要的体表标志有锁骨下间隙、胸三角沟和喙突。腋静脉的选点为胸骨角的中心与喙突顶点之间的连线在第一肋的外缘附近。1987年,Nichalls首先报道经腋静脉途径作为静脉穿刺进入中心静脉。穿刺时平行于胸三角沟在其内1~2cm处,以45°进针直至进入静脉(图
3)。如未进入静脉可在透视下找到第一肋。也可以通过直接切开法分离出腋静脉。用剪刀将胸大肌纤维在喙突水平与胸三角沟分离,即在胸小肌上缘水平,与肌束平行的方向分离。胸大肌下面可以直接找到腋静脉。然后在静脉表面作一荷包缝线,可以直接穿刺和切开进入静脉。最后荷包结扎用来止血。Larmayy等报告了分离头静脉或腋静脉技术。可有多种技术来帮助寻找腋静脉。
(1)在透视下穿刺肘窝静脉放一根J形导丝:在胸三角沟处触摸金属导丝或在透视下鉴别。在透视下以可触到的导丝,以此点作为切开皮肤的标志以穿刺血管,切开后拔除静脉导丝,再送入导引导管,这种技术的好处是穿刺迅速,同时避免了经皮穿刺的并发症。
(2)也可以作静脉造影指导腋静脉穿刺:Ramga等报告可在静脉造影下通过腋静脉放置起搏器和ICD。
(3)也可以在Doppler和超声指导下进行腋静脉穿刺:由于锁骨下出现挤压现象和双腔、三腔、四腔起搏器需要插入多根导线以及开胸植入ICD需要粗大的复杂导线。腋静脉已成为起搏器和除颤器常用的静脉入路。腋静脉的入路有许多可靠的技术。因此要求植入医生必须掌握前胸壁、肩、腋窝的解剖,以确保该技术的顺利实施。
四.心室电极导线的植入
心室导线绝大多数都植入右心室,植入医生要熟知导线的基本知识并具有一定的实践经验。首先要了解右心室的解剖结构,将导线与导引钢丝同时送达右心合适的位置。没有导引钢丝是不可能将导线送到位的,操作钢丝不能用力,否则有可能导致钢丝穿破线圈或损伤绝缘层。还需保持钢丝清洁无血,交换钢丝时一定要用盐水擦净。首先将钢丝作一个弯,然后将头端做成弯的钢丝插入电极导线中并操纵导线进入右心室。弯度大小可根据每个医生的习惯,太大不符合上纵隔静脉的结构,太小则不易通过三尖瓣。放置心室导线可在右前斜位透视下进行。
右前斜位足够确定右室心尖的位置。右前斜位时右室心尖部朝向左侧胸壁。建议用带弯的钢丝(通常由术者自己将直导丝制作一个弯曲)通过三尖瓣直达右室流出道或肺动脉。这种方法可以帮助证实导线确实在右室。如果怀疑导线的位置,可以在左前斜位下透视,导线顶端应向前指向胸骨的下方、脊柱的前面,可避免导线嵌入冠状静脉窦。使用弯钢丝引导导线到室间隔中部回撤,使导线悬挂在右室的肌小梁上,此时撤出弯钢丝,将一根直钢丝送入导线的顶端,使游离的导线顶端朝向右室心尖部推进,导线到位后应回撤钢丝,使导线顶端下垂,再轻轻前送导线。带钢丝操作时均应在X线透视下确认导线到达右室心尖部,然后可以略微调整钢丝和导线的位置,确保固定良好。为判断右室导线固定是否良好,可以轻轻回拉导线直到遇到阻力,这是右室被动固定电极导线固定成功的可靠标志。而主动螺旋固定导线则绝不能采用这种操作方法。判断固定是否良好还必须通过心室起搏阈值及其它参数来证实。因为主动固定导线与心内膜组织结合较弱,回撤时易造成导线脱位,也可损伤组织
导线送至肺动脉,然后沿着室间隔后撤,使其落下到达右室心尖部。
有时放置心室导线时不需要弯钢丝。当导线进入右心房后,后撤钢丝5cm左右使顶端自然下垂并向下(前)推送导线,如果导线顶端顶在右心房壁(特别是侧壁)上,则继续送导线可在右心房内形成弯曲,设法使形成的弯曲弯向三尖瓣环并快速抵达右心室,然后再轻轻回撤导线并操纵钢丝,设法让导线顶端进入右心室。这种方法叫“顶端下垂技术”(floppy tip technique)。顶端下垂技术是在回撤钢丝的同时向前送导线,可避免右心室穿孔,这时的导线钢丝指向右室心尖方向。这种操作钢丝的方法在使用左侧静脉入路时可使心室导
线迅速到位,无论是永久起搏器还是ICD,在透视下导线呈大“C”型,前送导线一般无困难。但偶尔在高龄患者,上纵膈的静脉迂曲,出现弯曲和锐角,钢丝前送特别困难,所以左侧入路也一样困难,这时需用小弯钢丝,或多次交替钢丝完成。
图5 导线在支撑力作用下跨过三尖瓣进入右室
从右侧静脉入路植入导线本来就有困难,这种途径会遇到各种原始的锐角和弯曲,插入弯曲钢丝后的导线指向右房外侧壁,此时需要一定的技巧、耐心甚至运气,才能使导线通过三尖瓣。导线顶端在右房侧壁顶出一个大环形,而通过三尖瓣到达右室(图5)。偶尔导线在过三尖瓣时,翼状的倒钩会挂在三尖瓣上,这种情况下不能使用顶端下垂技术,而小弯钢丝可能有用。有时导线的翼可能挂在心内膜上,使导线通过受阻,不容易放至心尖部,此时应将导线彻底撤回到右房,再行调整并重新进右心室,最终使导线到位。
导线脱位是常见的并发症,但目前这个问题由于固定装置的改进已基本解决,发生脱位的情况极为少见。固定装置可以是被动的,如导线顶端呈翼状,或是主动的,如螺旋电极导线。 有经验的医生应全面掌握各种导线性能,以便随时处理各种情况,避免只会使用一种导线(主动或被动),螺旋主动固定导线有一定的优点,在不需要时容易拔除,但也易引起组织损伤,使感知灵敏度及阈值发生变化。翼状被动固定电极导线易放置,较少造成损伤或不造成损伤,阈值和感知灵敏度通常较好。现代拔除技术及设备的发展降低了翼状电极导线拔除的难度。
对于扩张型心肌病、右室梗死的患者或老年人,右室壁非常薄,很少或没有肌小梁时,应该使用(螺旋)心室主动固定电极导线,主动固定导线也较适合植入室间隔。
螺旋导线(固定导线)有两种,一种是简单的连续螺旋电极,但螺旋外露易造成心内膜损伤,为避免这个问题,在螺旋表面用一种糖衣覆盖暴露的螺旋,当糖衣溶解,即可暴露螺旋,就可以钩住心内膜的任一部位;另一种是常见的主动固定技术,采用机械旋转装置使头端的固定螺旋可回缩或伸出,易操作。当心室导线放置到位后,必须加以固定,将钢丝撤到低位右房,暂不完全撤除,如需放置第2根导线,钢丝可起到支撑作用。当心室导线固定好后,且不再放置其他导线时,撤出钢丝。固定导线时不要切开缝合套,使用缝合套固定可避免导线损伤。心室导线到位后撤出钢丝,让患者深呼吸和咳嗽,检测起搏阈值和感知灵敏度,判断心室导线的稳定性,以及膈肌受刺激情况,应用最大电压10V起搏,在X线下判断,或用手触上腹部,如有膈肌刺激,应更换导线位置。
除右室心尖部外,还可将导线置入右室其它部位。
(1)右室入口间隔部:位于三尖瓣膈瓣瓣环处或紧接此处的上或下方;
(2)右室漏斗部间隔:位于靠近肺动脉瓣及室上嵴附近以远(需用主动固定电极导线);
(3)右室流出道间隔:该部常称为“右室流出道”,位于右室间隔中部。(需用主动固定电极导线);
(4)右室尖部间隔:位于间隔调解束附近(图6)。
图6 Giddici和Kaipawich建议的右室其它部位起搏示意图
五.心房电极导线的植入
与植入心室导线一样,心房导线的合适定位需要术者能娴熟地操作导线与钢丝。常用植入方法有两种。
1.被动固定导线
使用预先塑成弯曲形状的“J形”心房导线。植入时先用直钢丝放入导线内,使头端的“J”形拉直,进入静脉后,送至右房中部,这时将直钢丝撤回几厘米,心房导线顶端开始恢复成“J”形,顶端指向头侧,然后取右前斜位透视,使前端呈“L形”,使导线顶端嵌入右心耳内(图
7)。如果能确定导线在右心耳内,再轻轻上提导线,使导线顶端紧贴右心耳壁,“J形”保持一定适度的张力很重要。在透视下让患者深吸气,“J”形的头端角度>90°时,导线易脱出,如张力太小,导线顶端贴靠不牢,“J”形没有张开,深吸气时导线可从心耳内滑出。
图7 预成形的心房J形导线定位
通过部分回撤导线钢丝,使导线恢复其“J”形,然后前送导线,使导线顶端进入右心耳
放置好的右心房导线,在右前斜位透视下深吸气可见“J形”导线顶端向下打开,接近“L形”,但应保持≤90°,不易脱出右心耳,呼气时则可恢复成“J形”。在后前位时,导线位于右房中部或侧面,可见导线顶端随着心房收缩与舒张呈左右摆动。右前斜位或侧位透视时导线呈上下摆动。也可在后前位时,将导线左右转动180°,见“J”形导线顶端固定不动,而导线弯曲部位以后的部分左右摆动。以上均提示导线顶端固定在右心耳内,是不易脱位的。
2.主动固定导线
用直的心房主动固定螺旋导线,在使用主动固定导线时,首先由术者将钢丝塑形成所需达到位置的形状。因为心房导线脱位情况较高,使用这种顶端带有螺旋钩的主动固定电极,能够挂钩在心耳部而避免脱位。心房主动固定导线可放置在右心耳,也可放置并固定在右心耳外的房间隔或心房游离壁。要得到最佳的导线置放部位,需在透视下观察,特别需要在侧位下观察。然后使用配备好的小夹子,夹住导线末端的金属部分,以旋入螺旋。术者一手固定住导线的近端,一手顺时针转动连接导线的旋转夹。此时需要助手协助,要握住导线以防转动,并保证导线顶端与心房壁的紧密接触。常用顺时针方向旋转10圈左右,或事先在体外试转,了解金属螺旋头完全旋出时的准确圈数,在导线头端到位时以此圈数进行旋转,最后在透视下拔出指引钢丝。动作要轻柔,否则易造成导线脱位。心房导线的张力与被动固定导线相似,要特别注意张力不宜过大。心房主动固定导线与被动固定导线不同,不能通过回拉判断固定是否良好,只能通过透视和测试阈值来判断位置是否良好。
到巨大的右心房时,使用硬一些的钢丝塑成较大的弯曲才能产生有效的支撑,使导线的头端能够贴紧心房壁,有利于固定螺旋的旋入。
选择静脉入路时,心房导线几乎没有影响,无论从右侧还是左侧,塑形的J形或直导线都较容易到达心耳部或所需要的位置,但右侧静脉入路更易到达右房侧壁,左侧入路更易到达房间隔。
心房导线到位满意后需要结扎固定,结扎要紧一些,太松易滑脱,太紧易勒开绝缘层造成体液渗入导线,而引起金属导线腐蚀。
注意螺旋钩状导线易引起心房壁穿孔。心房导线放置时注意避免钩住心室导线,以防无意中造成已放置好的心室导线脱位。
六.冠状静脉窦导线植入
冠状窦内植入导线用于左房、左室的起搏,主要问题是导线的稳定性和静脉入路的选择。虽然都利用冠状窦,但心室和心房导线的植入部位不同。心房冠状静脉窦导线最常放置于冠状窦的近端,而心室导线则最常放置于左室的后侧支静脉,但由于变异较大,须行冠状窦造影才能选择。
目前经过改进的专用导线增加了导线的稳定性,而选用左侧入路(左侧头静脉或左锁骨下静脉)较容易送入冠状窦,因为导线需要较大的弯度,在左前斜位透视下冠状窦导线在后部(顶端指向脊柱)。冠状窦插管技术有一定难度,需有电生理医生的操作经验。
七.无名静脉电极导线的植入
大约有0.5%人存在左上腔静脉,永久左上腔静脉与冠状窦直接相连。永久左上腔静脉实际上是左无名静脉发育异常,是右和左心前静脉交通而成。这种异常情况下,左侧心前静脉持续存在,并汇入头臂静脉和冠状窦静脉,最后变成左上腔静脉,直接汇入冠状窦。永久左上腔静脉常合并右上腔静脉系统闭锁和缺如,此时,不可能选择右侧静脉入路,通过永久左上腔静脉放置导线的困难极大,因为导线进入冠状窦,又出冠状窦再进入右房,如果要将导线送到右室心尖部,必须以锐角跨过三尖瓣,导线利用右房壁顶成环形再突入右心室(图8),因此手术过程非常复杂而困难。如果不成功,就应考虑更换静脉入路,此时最好造影评估右
侧静脉系统是否通畅。如果造影结果显示右上腔静脉缺如,应考虑选用髂静脉途径。但心房导线的放置和固定均很困难,脱位是一个关键问题,建议应用螺旋导线。
图8通过永久左上腔静脉放置心房和心室电极导线
八.起搏器和ICD囊袋的制作
先做还是后做囊袋,随医生个人习惯的不同而不同。通常在整个手术最后制做囊袋。有一些因素应该考虑,如果患者心率缓慢而且没有安置临时起搏器,需要尽快植入心室导线进行心室起搏,此时应该先放电极导线(尤其是心室的电极导线),后制作囊袋。对于切开头静脉的患者,一般也是先放置电极导线,后制作囊袋。如果患者不需要紧急起搏,同时又选择锁骨下静脉入路,我们的体会是先行锁骨下静脉穿刺放入引导钢丝至下腔静脉(确定上腔静脉通畅),再作囊袋,最后再放置心房/心室的电极导线,这种程序便于早期囊袋的填塞止血,对于有出血倾向的患者尤其适用。植入ICD的患者一般是先放置好导线,后制作囊袋。
3.乳房后囊袋制作
考虑到妇女的生理及美观等问题,该方法主要用于一些年轻而体型较瘦的妇女。制作这种囊袋时,需全身麻醉及特殊的隧道技术。方法是在乳房下作一切口,分离达胸大肌筋膜层,做成囊袋。要注意乳房后放置起搏器固定时,要选用不吸收的、较粗的缝线缝在胸大肌上。要逐层缝扎,避免发生起搏器移位和摆动综合症。术后严密观察是否有出血等情况。导线通过隧道进入乳后的囊袋。
九.导线隧道
隧道是指将导线从一个位置到达另一位置时做的皮下通道。一般起搏器已经很少应用,但经皮非开胸植入ICD导线还是常规使用的。无论起搏器或是ICD系统要求由胸部前切口通过皮下组织到达腹部的另一切口,都必须选作一隧道通过导线,或心外膜片状电极导线隧道技术也是将心外膜导线连接到腹部或胸部囊袋。现有多种隧道技术可供临床选用。
1.引流管技术
此技术最为简单。通常是先在导线的近端放进一个引流管,然后将导线连接器远端放入引流管内并在周围打结,预做隧道处作浸润麻醉,用长钳钝性前送,到达导线的切口。将内有导线的引流管拉到囊袋切口处,然后撤去引流管。注意隧道不要做得太浅。
2.用导丝或鞘管作隧道
这种技术也是用穿刺器将引流管送到囊袋切口,穿刺器可用薄的钝杆、打结针或套管内的扩张管。先将引流管连到穿刺器的游离端,再将引流管和导线拉回囊袋切口。用20cm长的18
号心包穿刺针从囊袋切口穿至导线起源端切口,再将J形导丝从穿刺针内通过出针,撤出穿刺针,再通过J形导丝放置一10F导引管,最后将导线的游离端放入鞘管,拉回到囊袋切口。
3.长隧道的制作
需要特殊的工具。有可交换的把手、隧道工具杆、工具头,也可以用导线适配器代替。做好隧道后将工具头换成导线适配器,将导线放进适配器,结扎固定,由隧道工具拉回腹部囊袋。因需打隧道越长难度越大,一定要保持合适的隧道深度,还要避免过深进入胸腔,过浅从表皮穿出。
十.术后护理
绝大部分仍然需在术后回到心脏监护病房监护,但需暂短时间1~2天,术后监测期间患者早期活动有助医生即刻发现起搏器和ICD的潜在问题。但植入ICD的患者在出院前要详细评估除颤阈值。患者术后能否即刻活动需植入医生来判断,但尽量避免卧床时间过长。由于导线系统的改进,具有较大的安全性。早期活动可有利于医生对起搏器和ICD系统的可靠性进行证实。术后立即叙写手术报告,记录详细的起搏器型号、厂家及植入时各项参数。
术后必须做12导联心电图观察起搏器和ICD的功能,及拍胸片以证实导线位置和心包、胸腔等有否问题。术后24h更换敷料或可以直接暴露伤口不需敷料覆盖。
自从1959年临床首次经静脉植入起搏导线以来,右室心尖部一直是最常用的起搏部位,其优点是电极导线植入以及定位比较容易,脱位率低。但近年来多项研究表明,右室心尖部起搏存在许多不足之处。随着主动固定电极导线引入临床使用之后,研究发现在右室流出道以及间隔部起搏可以避免心尖部起搏的诸多不利之处,在临床应用也逐渐增多。而被动固定心房电极一直都是植入于心耳部,而在右心耳起搏使房内传导时间延长,许多学者试图将主动固定电极植入在房间隔区域,以便使双房能够更同步的收缩以达到双房同步的目的,用来预防房颤和得到更好的血流动力学效果。
一.主动固定电极导线
图1 左图图示主动与被动固定电极,右图分别为电极螺旋未拧出与拧出后的X线下影像。 目前临床使用的多为可伸缩螺旋电极导线(screw-in),主动固定导线的顶端含有一个金属丝制成螺旋,螺旋长度约1.5~2.0mm(图5-15),其螺旋头端可拧入心肌使电极固定于心内膜而不受起搏部位的限制,使这种导线既可以用于心房起搏,也可用于心室起搏。与翼状电极导线不同,主动固定电极会损伤心内膜使植入后起搏阈值升高。带激素释放的主动固定电极可明显改善主动固定电极导线的刺激阈值。
随着电极制造工艺的不断改进和临床医生的经验逐渐增加,目前国内外的多项研究资料表明主动固定导线与被动电极导线植入并发症的发生率并无明显区别。
二.右室解剖与X线下起搏位点的判断
1.右室解剖
右心室腔略呈尖端朝左下前方的锥体形,底即右房室口。根据起搏电极植入的实际需要右心室可分为流入道区域、流出道区域和心尖部。心尖部含有较多粗大的肉柱,是被动固定电极植入的常规部位。由右房室口以下到右心室的下端为流入道,右心室前上部为右室流出道。流入道和流出道共同形成“V”形,二者以室上嵴为分界。流出道的上方为肺动脉瓣,下方以室上嵴为界,其内面无肉柱等解剖结构,表明光滑,植入被动固定电极导线容易脱位。右心室的左侧壁即室间隔,室中隔凸向右心室,故室腔横切面呈半月形。右心室壁厚约3~4毫米。Giddici和Kaipawich建议的右室其它部位起搏的解剖示意图见图2。
2.X线下流出道植入位置的判断 对于X线下主动电极植入部位的准确描述一直存在很多不同的方法。根据2004年Liberman等对RVOT起搏位点的定义,在X线下RVOT的上缘是指将起搏电极送至流出道中不能起搏的部位逐渐后撤,直至刚能起搏的部位定义为流出道上缘,而流出道下缘在X线下是指在正位或右前斜位下从三尖瓣上缘将起搏电极与右室下缘平行送入直至右室侧壁的行经路线即为流出道下缘(图3)。
图2 右室间隔部主动电极植入位置的解剖示意图。A 右心室入口间隔部:位于三尖瓣膈瓣瓣环处或紧接此处的上或下方。B 右心室漏斗部间隔:位于靠近肺动脉瓣及室上嵴附近以远。
C 右心室流出道间隔:该部常称为“右室流出道”,位于右室间隔中部。D右心室尖部间隔:位于间隔调节束附近。
图3 左图示X线右前斜位右室流出道上缘和下缘的确定方法,右图示右室流出道的分区
Liberman等在X线下将RVOT具体分为4个区域,如图3所示:在右前斜位流出道上下缘之间做平均线区分流出道的上下部,而间隔侧与游离壁的划分根据左前斜位下电极的头端指向来区别,当电极头端指向脊柱缘时,通常为间隔部(图4)。通常建议主动电极植入于低位室间隔处。
三.右室主动固定电极植入技术
1.右室流出道主动电极植入方法
因为游离壁起搏的血流动力学差,所以右室流出道电极植入主要是在流出道的间隔部起搏。植入电极前应先检查螺旋能否顺利旋出。因此应尽可能使起搏导线的顶端与间隔部垂直。使用塑形的弯导引钢丝或使用释放器(Locator手柄)等,通过旋转推送等手法将起搏电极送至右室流出道的深处,接近肺动脉瓣处。当进入流出道后常常可见电极导线随心脏跳动
使其尽可能与心内膜呈垂直关系,此时轻推电极可见导线因遇阻力而出现弯曲,使用专用的夹子或操作柄顺时针旋转电极末端,因存在心内膜面的阻力,圈数应比体外多数圈。推出钢丝,嘱患者深呼吸或咳嗽,观察电极位置是否牢固。
2.电极植入后参数测试
因为主动固定电极植入时存在对心内膜面的损伤,所以测试参数在植入即刻测定可能存在阈值较高或振幅较低的情况,通常在电极植入后15min测试可发现阈值降低和振幅升高。曾有学者研究发现在流出道与心尖部起搏,测试包括起搏阈值、R波振幅与起搏阻抗等在这两个部位并无明显差别。
流出道起搏时,电极的螺旋能否完全进入心内膜内决定了电极的位置是否稳定,而如果电极张力过大,电极进入过深,又存在穿孔的可能性。但在常规X线下并不能准确判断这一点。有学者在体外直视下观察螺旋电极拧入心肌后的阻抗,发现当螺旋完全拧入与部分拧入或没有拧入心肌相比,后者的阻抗数值明显比前者低,而电极过度拧入心肌后可见阻抗明显升高。另有学者观察到电极植入后的腔内电图的ST段明显升高时提示存在穿孔的可能性,而ST段振幅较低提示有脱位的危险。
3.RVOT起搏的心电图表现
右室流出道起搏时体表心电图呈左束支阻滞型,II、III、aVF导联QRS呈R波,aVL多呈负向R波,而I导联QRS波形态并不一致,通常认为在间隔部起搏I导联应呈负向R波,但有研究发现在大约30%间隔部起搏的患者I导联可出现正向R波(图4)。
图4左图示右室流出道间隔部起搏的左前斜位X线影像,右图为该患者的12导联心电图可见患者心室起搏时I导联QRS波呈R型
4.流入道起搏
近来对右室流入道起搏也进行了很多研究。电极植入位置是在希氏束电极顶端为解剖定位参考,起搏导线先在其顶端周围标测,找到其起搏时的肢体导联心电图与正常窦律心电图QRS波形状相似,同时起搏电极记录的心内电图V波较希氏束的V波提前。其解剖位置是在右室流入道三尖瓣环下方三尖瓣环隔瓣与前瓣交界处,圆锥乳头肌的瓣叶侧心内膜处,其后下方为膜部室间隔。流入道近间隔部起搏的图形也是类似于左束支阻滞,V1-V3QRS波QS型,而V5-6导联的QRS波与窦律大致类似。QRS波时限略增宽。
四.心房主动固定电极的植入
1.心耳起搏
右心耳主动固定电极植入时,可使用电极中原配的弯钢丝,易于使电极到达心耳部。参数测试方法与心室电极类似(图7)。
2、房间隔起搏
房间隔的解剖:患者仰卧位时,房间隔平面并不在水平位置。其向左前方倾斜(与矢状面成45度角),由2层心内膜夹着心房肌纤维和结缔组织构成,厚度为3-4mm,形态呈叶片形。其前缘与升主动脉后缘相邻,稍向后弯曲,后缘上端与前缘交会于上腔静脉内侧。在右房面,房间隔的下缘约在三尖瓣隔瓣附着缘上方1cm处。房间隔右侧面中下部为卵圆窝,其前方为冠状窦开口,其中包括高位和低位房间隔起搏(图5)。
图 5 左图为房间隔的解剖示意图,右图为房间隔分区示意图
2.1 右侧高位房间隔起搏电极常常植入在界嵴或Bachmann束部位,以使双房同步激动、预防房颤的效果。此部位起搏后心电图Ⅱ和Ⅲ导联P波正向或位于等电位线上。
2.2 右侧低位房间隔(窦口附近)起搏有研究表明窦口起搏可以缩短双房激动时间,可以减少房颤发作。多篇文献报道房间隔常用的起搏位置位于房间隔中下部或称为窦口上方(图6)。LAO40度时,此区域在冠状窦口上方,卵圆窝的下方。将三尖瓣环看为时钟时,窦口大约在6点,而电极头端大概在12点(图7)。此部位起搏后心电图Ⅱ和Ⅲ、aVF导联P波负向。
图6 低位房间隔电极植入部位的解剖示意图和X线影像。
国内沈法荣等介绍了用心内电生理标测的方法来确定最佳房间隔起搏位点以达到双心房同步起搏的效果。静脉穿刺高位右心房和四极冠状静脉窦电极,冠状窦电极近端位于冠状静脉窦口,远端位于左前斜位三点钟处。同步记录体表三导联Ⅰ、Ⅱ、V1 和心内高位右房,冠状静脉窦近、中、远端电位图。以高位右房到冠状静脉窦远端的传导时间近似代表房间传导时间。使用大头电极在右房间隔标测,起搏依次标侧前间隔、中间隔、后间隔,分别测量记录房间传导时间。该时间小于20ms 即认为达到双房同步激动的效果,该部位即为起搏最佳位点。
图7 主动电极植入右心耳部(上图)和低位房间隔(下图)的正位和左前斜位45度的X线影像
范文四:永久性人工心脏起搏器植入术
永久性人工心脏起搏器植入术流程
【适应证】
1.病态窦房结综合征伴有阿一斯综合征或类似晕厥发作。
2.病态窦房结综合征无阿一斯综合征或类似晕厥发作,但有明显症状,或由于 心率缓慢不能从事正常工作和生活者。
3.病态窦房结综合征、慢一快综合征,心脏停搏 >3s,或在快慢交替时产生症状者, 或必须使用某些药物,而这些药物可引起或加重心动过缓并产生症状者。
4.房室传导阻滞或室内三分支阻滞伴有阿一斯综合征或类似晕厥发作。
5.莫氏Ⅱ型房室阻滞或文氏型房室阻滞经电生理检查属希氏束内或以下阻
滞者。
6.有症状的任何水平的永久性或间歇性高度和三度房室传导阻滞。
7.颈动脉窦过敏综合征,有晕厥发作史,心脏停搏 >3s。
【禁忌证】
1.心脏急性活动性病变,如急性心肌炎、心肌缺血。
2.合并全身急性感染性疾病。
【术前准备】
1.对患者全身及心脏情况作全面评价,调整水电解质平衡、改善心功能。
2.向患者及家属说明手术目的、必要性和术中、术后须与医生配合的事项,也 须说明可能的并发症,须患者或家属签署知情同意书。
3.备皮,建立静脉通路。
4.心导管室准备手术所需物品。
(1)药品:消毒用碘伏或碘酒、 70%乙醇,局部麻醉药 1%利多卡因或 1%普鲁
卡因。
(2)起搏器及起搏电极导线,备用与起搏导线相匹配的可撕性静脉导引鞘管。
(3)行植入手术用相应手术器械。
(4)心脏监护仪和除颤器,氧气、气管插管和必备抢救药品。
【治疗操作】
1.1%利多卡因局麻下操作,单心腔 (心房起搏或心室)起搏者,首选左或右头 静脉切开法插入电极导线,若不成功改锁骨下静脉穿刺。双心腔起搏者电极导线
可直接采用锁骨下静脉穿刺法,也可试用头静脉途径插入相应电极导线。
2.在 X 影像下将电极导线定位于右心窒尖部 (心室起搏)和 (或)右心房心耳 部 (心房起搏) ,定位后测定电极起搏阈值,心腔内 R 波(心房内 A 波)振幅、斜率, 心肌阻抗。导线定位后,让患者咳嗽并做深呼吸动作,以保证导管电极在心腔内位
置稳定,最后结扎血管,固定导线。
3.测定起搏器的各类参数并记录。要求:心室起搏阈值≤ 1.0V , R 波幅度≥
5mV 。心房起搏阀值≤ 1.5V , P 波幅度≥ 1.0mV 。分别做心房 10.0V 、心室 5.0V
高压输出起搏,测试是否有膈肌刺激。
4.在左或右上胸按起搏器大小在胸大肌筋膜前做一皮下囊袋,充分止血后,
将起搏器与导管固定连接,置于囊袋内,逐层缝合。
【术后处理】
1.沙袋局部压迫止血 6~8h 。
2.术后平卧 24h 。
3.术后静脉应用抗生素 3d ,密切观察伤口, 1~3d 换药 1次, 7d 拆线。
4.心电图监测起搏器工作是否正常。
【注意事项】
1.术中应建立静脉通路,备好抢救药品。
2.术中遇到头静脉畸形,可应用锁骨下静脉穿刺,注意观察有无气胸、血胸 等。
【并发症】
1.血肿。术中应充分止血,以免发生血肿。对服用抗凝药者 (如华法林) ,术 前须停用 3~4d,改为皮下注射低分子肝素,术前 12h 停用低分子肝素。术后重新 开始华法林抗凝治疗,在 INR 达到治疗目标值以前,应联合应用低分子肝素皮下 注射。
2.气胸、血胸或血气胸,严重者可穿刺引流。
3.电极导线移位,应在 X 线透视下重新调整导线位置。
4.切口及起搏系统感染,静脉应用抗生素,必要时做清创处理。清创无效时, 可考虑拔出电极导线。
范文五:安装永久性心脏起搏器的宣教内容
安装永久性心脏起搏器术前术后宣教内容
一、术前宣教
1、全埋葬人工心脏起搏器是将起搏电极导管经头静脉或锁骨下静脉置入,其前 端达右心室心尖部,其尾部与永久性起搏器相连,将过长的电极导管与起搏 器全部埋于胸壁皮下。人工心脏起搏器用脉冲电流刺激心脏,以替代心脏的 起搏点带起心脏的搏动。
2、向患者介绍手术过程,消除疑虑心理。
3、备颈、胸部皮肤。
4、做抗生素过敏试验。
5、描记十二导联心电图。
6、核对起搏器外包装上标明的有效消毒日期。
二、术后宣教
1、安置起搏器后卧床 3~5天,勿右侧卧位。
2、术后可能出现胸痛、呃逆、发烧、呼吸困难等。
3、伤口疼痛:往往在术后一天内发生,一般可以忍受,若疼痛明显者可给予止 痛药物。
4、排尿困难:病人不习惯床上排尿,可给予热敷、诱导,必要时导尿。
5、腰部不适:卧床过久所致,可以腰部垫一软枕或进行按摩。
6、咳嗽:给予化痰药物有利于痰液的咳出,安装器搏器患者若咳嗽过频可给予 镇咳药物。
7、教会患者自侧脉搏,一般为每分钟 60~80次。
8、安置起搏器后若出现与安置之前相同症状:如头昏、晕倒,可能为起搏器功 能障碍,应立即就诊。
9、后 1个月 1次,以后每 2~3个月 1次, 1年以后半年随访 1次。当接近起搏 器寿限后期时,应加强随访,每月甚至每周 1次。
10、 电极移位:术后 48h 内电极导管前端易移位。预防措施:术后当日取平卧
位, 限制手术侧肢体活动; 次日至术后 5d , 取半卧位或头下垫高枕平卧位; 拆线后可下床活动。
11、 防出血:术后刀口敷料上压沙袋 6h , 防止血肿形成。 拆线前每日换药 1次, 观察局部有无渗血、肿胀。
12、 防感染:测量体温、脉搏,观察患者有无发热、胸痛等情况。如有低热、 体温不超过 38℃,不做特殊处理。术后常规应用抗生素,预防感染。
转载请注明出处范文大全网 » 永久性心脏起搏器手术指征



 买了我的瓜就忘了那个他
买了我的瓜就忘了那个他