【回答】学员gakuki,您好!您的问题答复如下:
可以
感谢您对网校的支持!
【追问】老师,主动脉瓣狭窄是压力负荷增加后负荷,这我理解了。但是,我有一点不明白,当狭窄的时间到主A的血少,左室的血量也增加,那不是前负荷也增加吗?
【回答】学员XIONGXIAOFANG2012,您好!您的问题答复如下:
您所说的也有道理,但本题问的是:最可能引起左心室前负荷增加的是
所以选择最佳答案,选C。
祝您顺利通过考试!
感谢您对网校的支持!
【追问】引起右室前负荷增加有简单记忆法吗
【回答】学员18605229229,您好!您的问题答复如下:
引起容量负荷(前负荷)过重,见于二尖瓣、主动脉瓣关闭不全;房间隔、室间隔缺损;动脉导管未闭;及全身血容量增多疾病等。
学习不要总求捷径,踏实的学每一个知识点,什么考试都不怕。
祝您顺利通过考试!
感谢您对网校的支持!
【追问】上面说的“狭窄就增加后负荷”,怎么理解?
【回答】学员yaodunwei666,您好!您的问题答复如下:
后负荷是指心肌收缩之后所遇到的阻力或负荷,又称压力负荷。
主动脉压和肺动脉压就是左、右心室的后负荷。对左心室来说,在无主动脉瓣狭窄或主动脉瓣缩窄时,其后负荷主要取决于:(1)主动脉的顺应性:即主动脉内容量随压力升高管壁扩张的能力,如血管壁增厚,则顺应性降低。(2)外周血管阻力:它取决于小动脉血管床的横断面积及血管紧张度,后者受血管和体液因素的影响。(3)血液粘度:血液粘度增高,则外周血管阻力增大。(4)循环血容量。其中,以外周血管阻力为最重要,临床上常以此作为左心室后负荷的指标。
★问题所属科目:临床执业医师---心血管系统
【doc】前负荷对组织多普勒超声Tei指数评价左心室功能的影响
前负荷对组织多普勒超声Tei指数评价左心
室功能的影响
中国超声医学杂志2007年第23遂笫3—~ChineseJUltrasound—MedVol23No32007
前负荷对组织多普勒超声Tei指数评价左心室功能的影响
张洁黎春雷邓又斌宁勇段炼王耀
摘要
目的探讨应用组织多普勒(TDI)所测Tel指数,是否受前负荷改变的影响. 方法对30例进行常规血液透析的慢性肾功能不全患者,在透析前后分别用脉冲多普勒(PW)记录二尖瓣口及左室流出道
血流频谱,计算Tel指数一1(Tei一1);并用TDI记录二尖瓣瓣环的运动频谱,计算Tei指数一2(Tel2).
结果与透析前相比较,透析后Tel一1和Tel一2较透析前增加,差异有统计学意义(P<O.05).
结论用TDI所测Tel指数,与用PW一样受前负荷改变影响,因此在用Tel指数评价左心室整体功能时应考虑到其是否发生
改变.
关键词
组织多普勒成像前负荷Tei指数心室功能
EffectofPreloadonTeiIndexEvaluatingLeftVentricularFunction
ZhangJie,LiChunlei,DengYoubin,etal DepartmentofMedicalUltrasound,TongjiHospital,TongjiMedicalCollege,
HuazhongUniversityofScienceandTechnology,Wuhan430030China
Abstract:0bjectiveToassesswhetherTeiindexwhichwasusedtOevaluateleftventri—cularfunctionWOUld
beinfluencedbypreload.MethodsThritypatientswithchronicrenalfailurewithoutoverthea
rtdiseasewere
studiedoncolorpulsed—
waveDopplerimaging(CPWDI)andpulsedwavetissueDopplerimaging(PW—
TDI)within
onehourbeforeandafterhemodialysis.TheTeiindexofthesepatientswerecalculatedwithC
PWDIandTDI.
ResultsAfterhemodialysis,theTelindiceswereincreased(P<O.05).ConclusionsTheTei
indicescalculatedby
bothTDIandCPWP1wereaffectedbyacutepreloadchanges.SoitisnecessarytOconsiderth
epreloadchangeswhen
weusetheTeiindexforevaluatingtheventricularfunction.
Keywords:TissueDopplerimaging,Preload,Teiindex.Ventricularfunction.
Tei指数是近年来用于评价心脏收缩及舒张整体
功能的新指标.有研究表明用血流频谱的方法所测Tei
指数受前负荷改变的影响__】],而对于应用TDI所记录
的二尖瓣环频谱的方法计算Tei指数是否受前负荷改
变影响研究较少.本研究用TDI对常规血液透析的慢
性肾功能不全患者,分别在透析前后测量Tei指数,旨
在研究其是否受前负荷改变的影响.
资料与方法
1.研究对象选取2005年10月至2006年4月进
行血液透析的慢性肾功能不全患者30例,男20例,女
l0例,年龄6,72岁,平均(38.12?17.46)岁.无
心律失常,明显的主动脉瓣和二尖瓣疾病,人工瓣,左
室节段性室壁运动异常,心肌梗死,心绞痛及心包积
液等病史.
作者单位:430030武汉市,华中科技大学同济医学院附属同济
医院超声影像科(张洁,黎春雷,邓又斌,段炼,王耀);华中科技大
学同济医学院附属同济医院肾内科(宁勇)
2,仪器与方法GEVivid7彩色超声诊断仪,
M3S探头,频率2,4MHz,配备组织多普勒显像软 件.分别在透析前后1h以内测量以下指标:体质量, 心率(HR),收缩压(SBP),舒张压(DBP);左心长 轴观用M一型超声Teichhohz公式法计算左室射血分 数(LVEF);心尖四腔心观测量左房容积(LAV:67c 左房横径2×左房长径)及右房容积,并用Pw记录二 尖瓣口及左室流出道血流频谱,Tei指数测量如下:根 据二尖瓣口血流频谱测A峰终止处至下一心动周期E 峰起始处的时间间隔a,左室流出道血流频谱测左室 射血时间b,Tei指数:(a一b)/b,记为Tei一1.取 心尖四腔,两腔及左心室长轴观,启动TDI速度图彩 色显示模式,使显示帧频>1O0帧/s,将取样点分别放 在室间隔,左室侧壁,前壁,下壁及后壁的二尖瓣环 处记录运动频谱,测量a及b,根据以上公式计算各位 点Tei指数(图1,2),将5个值平均求得a,b及Tei 指数(Tef-2).
3.统计学方法采用SPSS11.5统计软件,测值以
.lIII10'-l.'…IIL'-I?-'
固1一患者透析前室间隔擗环处的脉冲组甥多普勒频谱图 一
.
八八.I誓1
=I…:I:I….ILi-:II]IhI】.I
图2与图l为同一患者透析后室间隔瓣环处的睬冲组织 多普勒频谱图
均数?标准差表示,透析前后指标测量值的比较采用 埘,检验.<c一0a为差别有统计:总义
结果
1患扦在透析后体质最均叫尼下降.射血分数,心 率,收缩压及舒张f矗羞异无统计学崽义而左房及右房容 程{在透析前后差异有艟着性('<().嘶.表1), 2一I'ei【眨ni2透析后较透析前[?j显增力『I(I< 0.05.表2);左窒射血1141'.]b盟较治疗前缩炳(P< 0.05.表2).而(ab】盟(b)与透析fif『比较差
异并无统计学意义
表l血透前后超声心动圈和血流动力学指标的变化} 表2血透前后I'ei指数的变化{士
磬数迂钎^
F:弓透析『Ii『棚比较.,一:''0
讨论
一
个反映心室功能的理想指标.应对心肌收缩盟舒 张能力改变反映被感.受心帑馈筒状态改变髟?,阻易 获得诈重复性好:心扯收缩功能不仝平I1舒张功能不常 丰H伴而竹.因此综合评价心脏的繁体功能更台理Fei 指数是近些年束用丁件价心脏整体功能n々新指标.泼指 数不受年龄,心率,心室JL{.It1~巷的影响.Il有简便,敏 感高,承复性好等优点,Michae[MH等..羊uMaxime CaI111U.~SOI3等通过动物研究丧IiJ】:左窀前负荷降低削. I'c1指数增加Wenctu11VcIoi】簿研究体位政变所引起 的时负荷政变埘TDI所删Tr指数影响.发现正常人群 中.前负荷降低.l'ei指数增加;『n】l苛压f1的rei指数 并不受前负荷改变的影响.这-能Ij个体津恤政变所敛 前负荷改变的程度小.技心脏收缩驶舒张功能受损的程 度较严蕈有关M】ler等,发现改变心肌梗死组患蕾的 负荷.Fei指数受影响
水研究埘3(一例行常抛山液透析的慢性肾功能不 患者研究一血液透析致悼内【n【弃量降低.左房J力降低. 二尖瓣门的跨瓣压差降低.Kinet等'发观透析致左房 厦肺毛细血管楔压降低约12.j,0.IFtlrllHR(1nm1Hg
—
o.13.jkPa).凼此透忻ni『后越心l劬图所删的一指 标发1政变l『以用前负简的政变米解释坫果戒【『fi:用 TD1所}!I!lJ,rei指数与Pw一样受前负荷政变的影响.前负 荷降低.左心室舒张期血容量减少.ETI{JJ缩短.等 窬收缩科I等容舒张时问并无叫显政变Tei指数增加 前所述.剥于心肌梗死及一些高血患者.Fei指数小受 前负茼改变的影响.率研究中的慢性肾功能不全患占. Tei指数受fj1『负荷改变的影响.r,J能与患者年龄较轻,心 肌功能受损群度较小及前负荷改变量有羌由于泼研究 中除I例患者外其余透析Ijii后件质的政变均大于I.5 kg,Fei指数受甜负荷的改变是j负衙的变化量有关 有待进?步研究
总之.TD1所测Tc-指数受前负改变q影响.此
临床中应崩Tel指数评价心脏整体功能时.膻号虑驯患者 前负茼是否发改变但对于Tei指数足否受后负荷及其 他一些参数改变的影响尚侍研究
参考文献
【JKzS.[kedaS.Mll?c'ga1al】nf1叫?ofhmmdi+lvs~soN
f~caMuJgraphk"1一rmdk.,…);'hE1Px+emrk.~e:rhangesm
u…P_lf…"】Iicandd?1l(1TL…icndTeliI1 dexCIinc口【Nephraogy,2I,9(,:IiIHj !]MbhaelMH+Cheung,ffreyeln1.Tfh.r【ljffha堆,it 『1z…1fr}…t{1nh
计T晒:mll-:…r,…l1h'【I"c?
a?h……ml?ltEI1.2r…一:
]M;ixime('…n.DidierJ.qMichaelRPinsky?E
f…t0fm【"11iun_Iflef1v!_1n?liI…c1nlrttiIstnld …dit~ms.t1…Dapplermyr,cardia PhysiolHeartCitePhyslo~一2n6.0:I
]V0ollWC.SuHM.YenIIW.trIl ,【)m…1s'nhelweenf】0wandtI…L
rdl(rI,hy.I【lj.22,:_l73
JM1_llerJE.Pmal~ens卜{.Etril1]KEf (…i1(?w1),pplrErh~,rardlogr;!i:hic
l11dcI】.tI,ticlcrform~,Nct.JATnSotE
.Baj.c
IrlLlIdllK1llr"
彩色多普勒超声诊断左室后侧壁巨大室壁瘤1例 刘超张翔李文
患者男,4岁.因胸闷胸痛1周^院就诊椅查:叩
诊心界扩大听诊胸骨左缘心尖处闻及?级收缩期杂, 心电周:ST段V5,V7导联下移大于r).1IlIv.T漱I, aVL,,V6,V9导联倒置.?,Vl,Vj,aVR导
联直立,aVF导联平.QRs披于V0,V6联为qR. 提示陈陛左室侧壁,后壁心肌梗讹行超声心动图帻查 (GEVivid7渗断仪:左房左室明显扩大.左室扩大 为甚.左房内径.Ci'I1).左窀内径(8.3cm).亢室
长轴}刀面,乳头肌短轴切面,心尖四脏例面均T处左窜岳 壁,删壁室壁心肌变薄.纤维化.岍硅向外膨m.形成大 小约7.j,cm×5.87m章壁痛(图】),.15肌运动僵碰. 矛盾运动,瘤体内回声笑均匀,可见自发影征象.世体 见附壁血栓形成(1习2)=余窜壁运动普遍减弱彩色多 l-'.-,
图I心肌梗死后左室后壁室壁瘤开}或左室长轴切面声像图 作者单拉:6j0032昆I市,罾南省第一民医院内科趟声心动 圈室
Ic-rfIrm…eindexAn1
2?l5?
_l…1rir,ilR:Teiindex )nl~pl…InalysEel14:
kxl}1cf)I11lned…:[;1
ioE.I出t,T.11I口9.12:1C,6= 普勒血流显像:瘤lf乖内血流速度缓慢淤猎呈涡流状.色 彩暗淡,方向不定另合井_二尖瓣轻度关闭不全.主 动脉瓣轻度关闭不全超声提示:左室倒擘后壁巨大 室壁瘤伴附壁血栓形成,
艟什,t.1』l【啦
图2心肌梗死后左室侧壁室壁瘤形成剑下心尖五腔 切面声像图
讨论室瘤是冠心病心梗常见并发症.多发生 在大而积心梗基础上.临床室心尖部.中前多 虬.左室后壁侧壁心梗并发窜壁瘤形成县少撤道彩 色多普勒超亩心动图对窀壁瘤的诊断有独到之处.有 很高的敏感和特异性.u"晰显示心肌梗死部位,摩 壁癌彤成是否合并穿孔.穿孔部位大小救对于心电 罔ST段异常者垃做彩色多普勒超声心动网检查.以霸 早发现室蹙瘟
(200g0821收稿.]"70l修回.7n刊出】
出
盯
B
一.
5
mZ
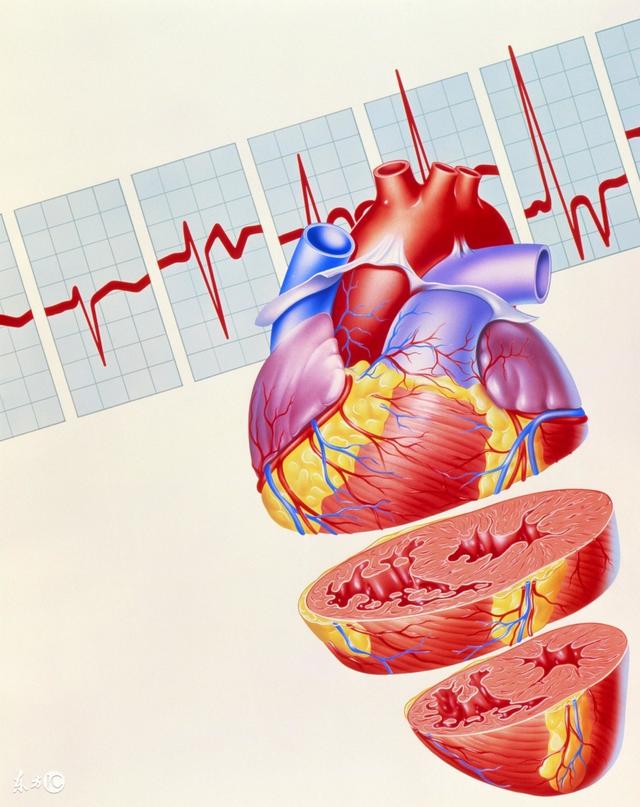
1什么是心室肌的前负荷和后负荷
1什么是心室肌的前负荷和后负荷?对心肌收缩有何影响?
(1)心肌的前负荷:是指心肌收缩之前所遇到的阻力或负荷。因 此,心室舒张末期的容积或压力就是心室肌的前负荷。它与静脉回 流量有关。在一定范围内,静脉回流量增加,前负荷增加。=尖瓣 或主动脉瓣关闭不全时,左心室舒张末期的容积或压力增人,前负 荷也增加。
(2)心肌的后负荷:是指心肌收缩之后所遇到的阻力或负荷.叉 称压力负荷。主动脉压和肺动脉压就是左、右心室的后负荷。高血 压和动脉瓣狭窄常使心室肌的后负荷增加,心脏负担加重,『临床对 某些心衰病人用扩血管药降低后负荷以减轻心脏负担。
2为什么主要根据舒张压来诊断高血压?
国家制订的高血压标准规定:凡舒张压持续(经多次测定)超
过12 67kPa(95mmHg),不论其收缩压如何.均列为高血压。根据 舒张压来诊断高血压有两个原因;
(1)平均动咏压接近舒张压,等于舒张压加l/3 9承压,远低于 收缩压。正常值为9 33~13 33kF’a(70~100mmHg)。
(2)影响血压的主要因素为心输出量和外周阻力。心输出量主
要影响收缩压,外周阻力只在小动脉硬化时才持续增高,外周阻力 增高将导致舒张压增高。因此.舒张压升高可反映小动脉硬化。 3钾有何生理功能?
(1)参与细胞内糖和蛋白质的代谢。(2)维持细胞内的渗透压和调节酸碱平衡。(3)参与静息电位的形成,静息电位就是钾的平衡电位。
(4)维持神经肌肉的兴奋性,高钾使神经肌肉兴奋性增高,低 钾使若奋性降低。(5)维持正常心肌舒缩运动的协调.
(6)血钾过高则抑制心肌收缩,血钾过低则导致心律紊乱。低钾时心肌兴奋性增加。
4钙、磷有何主要生理功能?
钙的生理功能: (1)降低毛细血管和细胞膜的通透性
(2)降低神经肌肉的兴奋性,低血钙使肌肉兴奋性升高.引起 抽搐,也可用钙剂治疗。 (3)作为Ⅳ因子参与血液凝固。
(4)参与肌肉收缩和细胞的分泌作用。
磷的生理功能: (1)以磷脂形式与蛋白质一起构成细胞膜的成分.维持细胞膜的正常结构和功能。(2)在维持体液酸碱平衡中起缓冲作用,如磷酸盐缓冲体系。 (3)参与能量代谢,如在搪氧化中参与氧化磷酸化、ATP的形成。
5.镁在体内有何生理功能?
(1)作为某些酶的激动剂:如胆碱酯酶、胆碱乙酰化酶、碱性 磷酸酶、乙酰辅酶A等均需镁作激动剂。
(2)对神经系统有抑制作用:使神经肌肉接头处乙酰胆碱释放
减少.故低镁时神经肌肉兴奋性增高。抑制中枢神经系统的活动.血 镁达到5 0mnml/I。时,有催眠和麻痹作用,故临床用硫酸镁肌注或静滴治疗惊厥。
(3)抑制房室传导,降低心肌兴奋性.故可用硫酸镁,丙戊酸 镁治疗心绞痛和心律不齐。
心脏前负荷测量进展
心脏前负荷测量进展
(摘要)
徐世元 张鸿飞
南方医科大学珠江医院麻醉科510282
1. 前负荷的相关理论
2. 临床使用前负荷指标及其局限性(压力代容积的局限性)
3. 舒张末期容积测量手段
4. 经肺温度稀释法(PiCCO技术)
1.前负荷的相关理论
心脏前负荷指心肌纤维开始收缩时的初长度,实际为心室舒张末期的容积。在心肌收缩开始前心脏负荷由充盈左房的静脉回流产生,后在其舒张期排空入左室。前负荷增加时,左室扩张,左室压迅速上升至峰压值,搏出量增加。影响前负荷的因素包括:静脉回心血量、循环血容量、血容量的胸内分布、胸内压力、心包腔压力、心房收缩的活力与适时性。
2.临床常用前负荷指标及其局限性(压力代容积的局限性)
由于心室舒张末期容量测量难度大,常用心室充盈压即左室舒张末压(LVEDP)、肺动脉阻塞压(PAOP)、右房压或中心静脉压(CVP)间接衡量。临床假定在左心室舒张末期血液停止向心室充盈的一瞬间,LVEDP=左房压= PAOP,即左室舒张末容积(LVEDV,真正的左室前负荷)与PAOP所反映的LVEDP之间存在一致性。但是,左室顺应性、左心室功能、气道压、二尖瓣功能、左房顺应性或肺血管阻力改变都可导致PAOP与左室前负荷间产生差异。
3.舒张末期容积测量手段
目前可行的容量监测方法有:多普勒超声技术、胸腔阻抗法、同位素扫描、心室造影、改良肺动脉导管法及经肺温度稀释法(PiCCO技术)等。这几种方法各有其优缺点。
改良肺动脉导管法
CCO/CEDV热稀释导管使较准确监测右心容量变化成为可能,但仍未克服传统肺动脉导管的缺点,因此限制了其临床应用。
4.经肺温度稀释法(PiCCO技术)
PiCCO技术是经肺温度稀释法(ST)与动脉搏动曲线分析技术相结合的监测方法。与传统热稀释导管不同之处为PiCCO从中心静脉导管注射室温水或冰水,在大动脉(通常是
主动脉)内测量温度-时间变化曲线,因而可测量全心的相关参数,而不仅以右心代表全心。同时测量动脉压和CO,连续反映血管阻力的变化。
4.1 经肺温度稀释法理论
根据温度稀释法可受肺间质液体量(即血管外肺水,EVLW)影响的特点(染料稀释法则无此特点),早期PiCCO技术采用双指示剂法(温度和染料,TD)测量全心舒张末容积(GEDV)、EVLW等一系列参数,通过收集大量临床数据,总结出经验公式ITBV=a×STGEDV+b。其中ITBV为经肺温度稀释法所测之胸腔内血容积(ITBV),a与b为从温度染ST
料双指示剂测定EVLW和GEDV的回归分析中所推导出的系数。现发展为只需用温度进行测量即可得到此类参数,谓之单指示剂法。
胸腔内容积分为三部分:ITBV、胸腔内气容积和EVLW。因胸腔扩展能力有限,因此这三个容积互相影响,并按比例变化。有可能成为第四个组成部分的,是会改变胸腔总容积的肿瘤或胸膜腔渗出。ITBV是反映循环血容量的有效参数,由左、右心腔舒张末期容量(GEDV,大约占ITBV的4/5)和肺内血容积(PBV)组成,因而与心腔充盈量密切相关。用PiCCO技术测定ITBV时,可把心肺当作相连的系列混合腔室,股动脉探测的稀释曲线实际是由最大混合腔室所产生的最长衰减曲线所形成。容量变化优先改变胸腔内容量,而其为左室的基础储藏室。近10年来,温度-染料稀释CO(CO)或单一温度稀释CO (CO) 法所测定TDST的ITBV指数(ITBVI),作为心脏前负荷的灵敏度指示器,证明是一较PCWP和CVP更好的心脏前负荷指标。
知识更新
心脏前负荷测量进展
(全文)
徐世元 张鸿飞
南方医科大学珠江医院麻醉科510282
5. 前负荷的相关理论
6. 临床使用前负荷指标及其局限性(压力代容积的局限性)
7. 舒张末期容积测量手段
8. 经肺温度稀释法(PiCCO技术)
1.前负荷的相关理论
[1]心脏前负荷指心肌纤维开始收缩时的初长度,实际为心室舒张末期的容积。在心肌收缩开始前心脏负荷由充盈左房的静脉回流产生,后在其舒张期排空入左室。前负荷增加时,左室扩张,左室压迅速上升至峰压值,搏出量增加。由于心率也增快,心排出量随静脉压升高而增加,即如Starling定律所述,在生理状态下,心脏前负荷由静脉回流决定,受静脉顺应性影响,故心室舒张末期容量为表明前负荷的实际指标。影响前负荷的因素包括:静脉回心血量、循环血容量、血容量的胸内分布、胸内压力、心包腔压力、心房收缩的活力与适时性。
2.临床常用前负荷指标及其局限性(压力代容积的局限性)
由于心室舒张末期容量测量难度大,常用心室充盈压即左室舒张末压(LVEDP)、肺动脉阻塞压(PAOP)、右房压(RAP)或中心静脉压(CVP)间接衡量。临床假定在左心室舒张末期血液停止向心室充盈的一瞬间,LVEDP=左房压= PAOP,即左室舒张末容积(LVEDV,
[2]真正的左室前负荷)与PAOP所反映的LVEDP之间存在一致性。但是,左室顺应性、左心室功能、气道压、二尖瓣功能、左房顺应性或肺血管阻力改变都可导致PAOP与左室前负荷间产生差异。因此,在有上述干扰因素存在时PAOP 、LVEDP不能很好反映LVEDV的
[3]改变。
[2,3]测量心室充盈压的经典方法为Swan-Ganz导管技术,通过测量PAOP间接提示左房与左室舒张压力变化。但导管价格昂贵、操作复杂、并发症多、在小儿中应用受限等不足限制其临床应用。对于严重创伤病人,用PAOP和CVP评估前负荷准确性大为减低。其主要
[4]原因为:?心室顺应性变化导致压力容积关系的改变,心腔内压力变化不再能反映心脏容积变化,降低了根据压力评估容量的准确性。?肺损伤和胸壁创伤导致胸腔内压力增高,加之使用呼气末正压通气(PEEP),均导致PAOP和CVP测量值偏高。多项研究证实,在胸腔内压力增高的病人根据这些指标指导输液会导致复苏不足和过多利尿。?腹腔内压增高间接使胸腔内压力增高,导致对PAOP和CVP的解释更加复杂。腹腔内高压征常见于明显的内脏水肿、腹腔内积血、腹膜后出血、骨盆骨折、肠缺血或穿孔、烧伤和腹腔填塞等。这类病人PAOP或CVP增高是一种伪差,不能反映血容量的真实情况。?二尖瓣病变影响LAP和PAOP之间相互关系,使后者不能准确评估左室前负荷。?肺动脉导管置放位置不当亦可提供错误的前负荷信息。
大量研究证明在高风险外科手术中使用有创监测是有益的,但在危重病人救治中,有创
[5][6]监测与死亡率似乎无关。Connors等通过对5735例危重病及手术患者回顾性分析发现,
[7]Swan-Ganz导管增加死亡率;Gore等发现急性心肌梗塞病人死亡率增加,而在治疗中唯一
[8]可察觉的变化即Swan-Ganz导管使用增加;Sandham JD等通过对1994名60岁以上ASA ?~?患者研究发现,使用肺动脉导管并不增加死亡率,但使用也未得到益处,同时增加了肺栓赛的发生。因此,如何有效利用Swan-Ganz导管需要重新评估。
3.舒张末期容积测量手段
目前可行的容量监测方法有:多普勒超声技术、胸腔阻抗法、同位素扫描、心室造影、改良肺动脉导管法及经肺温度稀释法(PiCCO技术)等。这几种方法各有其优缺点。
,[910]3.1多普勒超声技术与胸腔阻抗法
多普勒超声技术(经胸、经气管、经食道)属无创检查,能反复多次床边检查,连续测定左心室舒张末期容量,并与其它指标同步观测,还可判断心脏功能状态。但经胸多普勒技术因右心室位于不能透过声波的胸骨后,形状又极不规则,对于右室功能判断较差;操作者熟练程度及判断能力各异使其重复性较差,因此目前广泛应用有一定困难。经气管(TTE)及经食道(TEE)超声心动图通过连续动态观察左心室短轴的变化,可计算左心室容量变化;但术中手术操作及体位变化等均可影响探头位置,需要及时复位;同时部分数据的采集易受干扰,临床意义可疑,在机械通气患者中更明显,因此有学者认为其不适合于房室和肺血管
[10]压力的测量。多普勒超声技术更强调测量主动脉血流速度,通过计算获得心输出量(CO)等。
胸腔阻抗法血流动力学监测仪根据欧姆定律,电流与电阻成反比。高频电流通过人体时产生阻抗且可以进入深部组织,从而反映内脏血流的容积变化。心脏射血时,左心室内的血
液迅速流入主动脉,主动脉血容积增加,体积增大,阻抗减小:当心脏舒张时,主动脉弹性回缩,血容量减少,体积减小,阻抗增大。因此胸腔阻抗将随心脏收缩与舒张发生搏动性变化。除能监测CO和每搏量(SV)外,还可监测TFC、主动脉血流加速度最大值、射血前时间、左室射血时间、收缩时间比率等实用指标。TFC是指胸廓内包括血管内、肺泡内及二者间空隙中的液体容积,可在某种意义上代替CVP或PAOP,和SV相结合,指导临床治疗。但其监测需要于颈部与胸壁安放多个电极,难免影响术野,不适合某些手术的麻醉。
[11]3.2同位素扫描与心室造影术
同位素扫描与心室造影术,虽准确度高,但设备复杂,有一定损伤性,不能多次重复,且右室与右房、肺动脉影像学上有部分重叠,测量射血分数,室壁运动等较困难,故临床监测不切实际。
,[412]3.3改良肺动脉导管法
Swan-Ganz持续心排量-舒张末期容积(CCO/CEDV)热稀释导管时在传统肺动脉导管基础上,导管表面增加2个心内电极,可持续监测心电变化并测量R-R间期;热敏电阻检测血液下游温度的微小变化,Vigilance监测系统根据热稀释法原理计算射血分数。然后持续每搏量、收缩末期容积、舒张末期容积可由射血分数及心输出量导出:
CSV=CCO/HR
CEDV=CSV/CEF
CESV=CEDV-CSV
CSV持续每搏量,CCO持续心排量,HR心率,CEF持续射血分数,CEDV持续舒张末期容积,CESV持续收缩末期容积
CCO/CEDV热稀释导管使较准确监测右心容量变化成为可能,但仍未克服传统肺动脉导管的缺点,因此限制了其临床应用。
4.经肺温度稀释法(PiCCO技术)
[13]PiCCO技术是经肺温度稀释法(ST)与动脉搏动曲线分析技术相结合的监测方法。采用成熟的热稀释法测量单次CO,并通过分析动脉压力波型曲线下面积与CO存在的一定关系,获取连续心输出量(PCCO)。与传统热稀释导管不同之处为PiCCO从中心静脉导管注射室温水或冰水,在大动脉(通常是主动脉)内测量温度-时间变化曲线,因而可测量全心的相关参数,而不仅以右心代表全心。且由于同时测量动脉压和CO,则可连续反映血管阻力的变化(SVR)。
[13-15]4.1 经肺温度稀释法理论
根据温度稀释法可受肺间质液体量(即血管外肺水,EVLW)影响的特点(染料稀释法则无此特点),早期PiCCO技术采用双指示剂法(温度和染料,TD)测量全心舒张末容积
[13,18]总结出经验公式ITBV=a(GEDV)、EVLW等一系列参数,通过收集大量临床数据,ST×GEDV+b。其中ITBV为经肺温度稀释法所测之胸腔内血容积(ITBV),a与b为从温度ST
染料双指示剂测定EVLW(EVLW)和GEDV的回归分析中所推导出的系数。现发展为只TD
需用温度进行测量即可得到此类参数,谓之单指示剂法(图1)。
图1 PiCCO示意图
胸腔内容积分为三部分:ITBV、胸腔内气容积和EVLW。因胸腔扩展能力有限,因此这三个容积互相影响,并按比例变化。有可能成为第四个组成部分的,是会改变胸腔总容积的肿瘤或胸膜腔渗出。ITBV是反映循环血容量的有效参数,由左、右心腔舒张末期容量(GEDV,大约占ITBV的4/5)和肺内血容积(PBV)组成,因而与心腔充盈量密切相关。用PiCCO技术测定ITBV时,可把心肺当作相连的系列混合腔室,股动脉探测的稀释曲线实际是由最大混合腔室所产生的最长衰减曲线所形成。容量变化优先改变胸腔内容量,而其为左室的基础储藏室。近10年来,温度-染料稀释CO(CO)或单一温度稀释CO (CO) 法所测定TDST的ITBV指数(ITBVI),许多学者推荐其作为心脏前负荷的灵敏度指示器,证明是一较PCWP
[2,3,9,13,16,17]和CVP更好的心脏前负荷指标。
GEDV的测量
GEDV是指在舒张末期所有心房与心室容积之和,即等于全心前负荷,可通过床旁经肺
温度稀释法测量得到(如图2,3):
ITTV=CO?MTtT (1) ITTV:胸腔内热容积 MTtT:从注射点到检测点冷指示剂平均传输时间 PTV=CO?DStT (2) PTV:肺热容积 DStT:动脉热稀释曲线指数下降时间
2GEDV=ITTV-PTV 正常值为600-750ml/m (3) CO=[(Tb-Ti)?Vi?K]/[?Tb?dt] (4) Tb:注射冷指示剂前血液温度 Ti:注射冷指示剂温度
Vi:注射容积 ?Tb?dt:热稀释曲线下面积 K:校正系数,根据不同个体重量、不同血液和注射冷指示剂温度得出
图2 指示剂稀释曲线图
图3 指示剂在心肺系统混合腔室图示
ITBV和EVLW的计算
ITBV与EVLW不能通过单指示剂稀释法测量,但可通过产生于双指示剂稀释法的GEDV与ITBV间的关系方程计算得出:
2ITBV=1.25GEDV-28.4ml 正常范围850-1000ml/m (5) 血管外肺水通过ITTV减去ITBV得到(图4)。
2-7ml/mEVLW=ITTV-ITBV 正常范围3 (6) 比较单指示剂测量的ITBV(ITBV)与双指示剂稀释法测量的ITBV(ITBV),二者STTD
22有好的相关性,偏倚为7.6ml/m(标准差为57.4 ml/m)。单指示剂法测得的EVLW值高估了EVLW的低值,而低估了其高值(在12ml/kg以上),偏倚为-0.2ml/kg(标准差为1.4ml/kg),
[18]但是所有数据相关性良好(r=0.87)。动物研究也证实重量分析法测得的EVLW和通过
[19]PiCCO单指示剂法测得的EVLW之间相关性良好。
图4 EVLW计算示意图
4.2 PiCCO技术在测量心脏前负荷中的应用
[20]Werawatganon等在危重病患者中比较PiCCO法和传统Swan-Ganz导管法所测量的
[9]CO,发现两者之间具有良好的相关性(r=0.97)。Della Rocca等在肺移植手术使用PiCCO技术,结果表明较传统肺动脉导管具有明显优势,可充分评估患者围手术期的血流动力学变
[18]化,从而为指导临床治疗提供更有利的证据。Sakka等认为,与Swan-Ganz导管技术相比较,PiCCO技术创伤小,获得的心脏前负荷指标更可靠,且该技术很少受呼吸的影响,临
[16]床应用更为稳定和准确。Schiffmann等在危重病新生儿和婴儿中给予一定的负荷剂量液体,GEDV和ITBV显著增加,同时每搏指数(SVI)增大,而CVP、心率、平均动脉压、
[21]EVLW和肺水肿的临床指征保持不变。但是Kuntscher等在危重烧伤患者中使用PiCCO技术发现,经心肺双指示剂稀释法和PiCCO技术在ITBVI上虽相关性良好(r=0.77,P<>
2但标准差出现较大偏倚,高于平均值(-87.4?136ml/m),同时对ITBVI精确度的估测较差
2(-491到783ml/m)。因此认为由PiCCO技术所获得的ITBV不宜指导危重烧伤患者复苏中的容量治疗;EVLW亦不适合于诊断与指导治疗。
[22]通过经肺温度稀释曲线出现驼峰现象,可以诊断右向左分流疾患。该患者双肺浸润及严重低氧血症(PaO/FIO=110mmHg),给与PEEP12cmHO进行机械通气。PiCCO显示222
右向左心内分流,与经食道超声心动图比较明确存在右向左心房内的微气泡通过。给与笑气吸入后温度稀释曲线早期波峰完全消失[图,],超声心动图的微气泡通过也几乎完全消失,同时PaO从66增加到120mmHg。PEEP解除后温度稀释曲线也恢复“正常”,此时允许低2
气道压机械通气而不影响动脉氧和。
图, 吸入笑气及取消PEEP对经肺温度稀释曲线(小箭头处波峰示右向左分流)、血气及,,,的影响
[23]但是温度稀释曲线出现驼峰现象,并非一定意味右向左分流,如下图:
图6 分别经过股静脉导管(,)与颈内静脉导管(J)注射冰盐水的经肺温度稀释曲线
该图为对一败血症休克患者通过右侧股动脉热敏电阻导管和右侧股静脉导管测量获得。2导管长度相等(20cm)。冰盐水通过股静脉注入,经肺温度稀释曲线高度提示存在右向左心内分流[图,]。然而,患者无低氧血症,同时超声心动图和彩色多普勒测量也无心内分流发生。因动、静脉导管在同样位置、相同高度,因此认为:注射部位冷指示剂的高浓度(静脉导管尖端)可能诱导股动脉导管出现较明显温度变化,有如股动脉导管头端安装一热敏电阻。而通过颈内静脉注射冰盐水则曲线形状正常。因此,在经肺温度稀释曲线监测中应避免
静脉导管和动脉热稀释导管位于同一位置与相同高度。
,,,[23913-23]4.3 PiCCO技术的优点
4.3.1 PiCCO技术测量参数较多,可相对全面的反映血流动力学参数与心脏舒缩功能的变化。包括:持续心输出量(PCCO)、动脉压(AP)、SVR、GEDV、ITBV、不间断容量反应(SVV,PPV)、 全心射血分数(GEF)、 心功能指数(CFI)、EVLW、肺血管通透性指数(PVPI)。
4.3.2 除测量参数较多外,尚具有以下优点:?损伤小,只需利用一条中心静脉导管和
直观,应用于临床所测一条动脉通路,无需使用右心导管,更适合儿科病人;?各类参数更
参数无需加以推测解释(如右心导管测量的PAOP等);?可每次实时测量CO,治疗更及时;?节省费用和时间,导管放置过程简便,无需行胸部X线定位,容易确定血管容积基线,无需仅凭X线胸片争论是否存在肺水肿;?操作简便,结果受人为干扰因素少;导管留置可达10天,有备用电池便于病人转运。
4.3.3 PiCCO技术应用中应注意的问题
PiCCO技术禁用于股动脉移植和穿刺部位严重烧伤的患者。对存在心内分流、主动脉瘤、主动脉狭窄者及肺叶切除和体外循环等手术易出现测量偏差。当中心静脉导管置入股静脉时,测量CO过高偏差75 ml/min,应该注意校正。
经肺温度稀释法PiCCO技术在临床上具有广阔的应用前景,较Swan-Ganz导管技术更敏感,可较准确监测心脏前负荷的变化,为指导临床诊断和治疗提供可靠的依据。但在临床多种因素作用下,PiCCO技术所测得的ITBV参数作为反映心脏前负荷的指标,尚需进行更深入的探讨和研究,同时在临床中暂不能忽视传统技术的应用。
参考文献
1 Braunwald主编,陈灏珠主译.心脏病学.第五版.北京:人民卫生出版社,1999,333-362.
Alaya S,Zarka V,et al.Global End-Diastolic Volume as an Indicator of 2 Michard F,
Cardiac Preload in Patients With Septic Shock.Chest,2003,124:1900-1908. 3 Della Rocca G,Costa MG,Pompei L,et al.Continuous and intermittent cardiac output
measurement:pulmonary artery catheter versus aortic transpulmonary technique.Br
J Anaesth,2002,88:350-356.
4唐胜平. 右室舒张末容积测量在创伤病人复苏中的应用. 国外医学.麻醉学与复苏分册,
2001,22:175-177.
5 Singer M.Cardiac output in 1998.Heart, May 1998;79:425-428.
6 Connors AF Jr, Speroff T, Dawson NV, et al. The effectiveness of right heart
catheterization in the initial care of critically ill patients. SUPPORT
Investigators. JAMA 1996;276:889-897.
7 Gore JM, Goldberg RJ, Spodick DH, et al. A communitywide assessment of the use
of pulmonary artery catheters in patients with acute myocardial infarction. Chest
1987;92:721-727.
8 Sandham JD, Hull RD, Brant RF, et al. A randomized, controlled trial of the use
of pulmonary-artery catheters in high-risk surgical patients. N Engl J Med
2003;348:5-14.
9 Della Rocca G,Costa MG,Coccia C,et al.Preload Index: Pulmonary Artery Occlusion
Pressure Versus Intrathoracic Blood Volume Monitoring During Lung
Transplantation.Anesth Analg,2002,95:835-843.
10 Valtier B~Cholley PB~ Belot PJ,et al.Noninvasive Monitoring of Cardiac Output
in Critically Ill Patients Using Transesophageal Doppler.Am J Respir Crit Care
Med,1998~158:77-83.
11 胡小琴~主编。心血管麻醉及体外循环. 北京:人民卫生出版社~1997~753-759.
12 Yu M, Takiguchi S, Takanishi D, et al.Evaluation of the clinical usefulness of
thermodilution volumetric catheters.Crit Care Med, Apr 1995;23(4):681-686. 13 Cottis R, Magee N, Higgins DJ.Haemodynamic monitoring with pulse-induced contour
cardiac output (PiCCO) in critical care.Intensive Crit Care Nurs, Oct 2003;19(5):
301-307.
Nuralidze K.Application of transpulmonary thermodilution for cardiac pathologies 14
in anesthesiology practice.Georgian Med News, Mar 2005;(3):12-15. 15 Hofmann D, Klein M, Wegscheider K,et al.Extended hemodynamic monitoring using
transpulmonary thermodilution Influence of various factors on the accuracy of
the estimation of intrathoracic blood volume and extravascular lung water in
critically ill patients.Anaesthesist, Apr 2005; 54(4): 319-326.
16 Schiffmann H, Erdlenbruch B, Singer D,et al.Assessment of cardiac output,
intravascular volume status, and extravascular lung water by transpulmonary
indicator dilution in critically ill neonates and infants.J Cardiothorac Vasc
Anesth,2002,16:592-597.
17 Wiesenack C, Prasser C, Keyl C,et al.Assessment of intrathoracic blood volume
as an indicator of cardiac preload: single transpulmonary thermodilution
technique versus assessment of pressure preload parameters derived from a
pulmonary artery catheter.J Cardiothorac Vasc Anesth,2001,15:584-588.
18 Sakka SG, Ruhl CC, Pfeiffer UJ,et al.Assessment of cardiac preload and
extravascular lung water by single transpulmonary thermodilution.Intensive Care
187. Med,2000,26:180-
19 Katzenelson R, Perel A, Berkenstadt H,et al.Accuracy of transpulmonary
thermodilution versus gravimetric measurement of extravascular lung water.Crit
Care Med, Jul 2004;32(7):1550-1554.
20 Werawatganon T, Punyatavorn S, Chatkaew P,et al.Validity and reliability of
cardiac output by arterial thermodilution and arterial pulse contour analysis
compared with pulmonary artery thermodilution in intensive care unit.J Med Assoc
Thai, 2003;86:S323-330.
21 Kuntscher MV,Czermak C,Blome-Eberwein S,et al.Transcardiopulmonary thermal dye
versus single thermodilution methods for assessment of intrathoracic blood
volume and extravascular lung water in major burn resuscitation.J Burn Care
Rehabil,2003,24:142-147.
22 Michard F, Alaya S, F Medkour.Monitoring right-to-left intracardiac shunt in
acute respiratory distress syndrome.Crit Care Med, Jan 2004;32(1):308-309. 23 Michard F.Looking at Transpulmonary Thermodilution Curves: The Cross-Talk
Phenomenon.Chest, Aug 2004;126:656-657.
前负荷的测量进展
心脏前负荷测量进展
(摘要)
徐世元 张鸿飞
南方医科大学珠江医院麻醉科510282
1.
2.
3.
4. 前负荷的相关理论 临床使用前负荷指标及其局限性(压力代容积的局限性) 舒张末期容积测量手段 经肺温度稀释法(PiCCO技术)
1.前负荷的相关理论
心脏前负荷指心肌纤维开始收缩时的初长度,实际为心室舒张末期的容积。在心肌收缩开始前心脏负荷由充盈左房的静脉回流产生,后在其舒张期排空入左室。前负荷增加时,左室扩张,左室压迅速上升至峰压值,搏出量增加。影响前负荷的因素包括:静脉回心血量、循环血容量、血容量的胸内分布、胸内压力、心包腔压力、心房收缩的活力与适时性。
2.临床常用前负荷指标及其局限性(压力代容积的局限性)
由于心室舒张末期容量测量难度大,常用心室充盈压即左室舒张末压(LVEDP)、肺动脉阻塞压(PAOP)、右房压或中心静脉压(CVP)间接衡量。临床假定在左心室舒张末期血液停止向心室充盈的一瞬间,LVEDP=左房压= PAOP,即左室舒张末容积(LVEDV,真正的左室前负荷)与PAOP所反映的LVEDP之间存在一致性。但是,左室顺应性、左心室功能、气道压、二尖瓣功能、左房顺应性或肺血管阻力改变都可导致PAOP与左室前负荷间产生差异。
3.舒张末期容积测量手段
目前可行的容量监测方法有:多普勒超声技术、胸腔阻抗法、同位素扫描、心室造影、改良肺动脉导管法及经肺温度稀释法(PiCCO技术)等。这几种方法各有其优缺点。 改良肺动脉导管法
CCO/CEDV热稀释导管使较准确监测右心容量变化成为可能,但仍未克服传统肺动脉导管的缺点,因此限制了其临床应用。
4.经肺温度稀释法(PiCCO技术)
PiCCO技术是经肺温度稀释法(ST)与动脉搏动曲线分析技术相结合的监测方法。与传统热稀释导管不同之处为PiCCO从中心静脉导管注射室温水或冰水,在大动脉(通常是
主动脉)内测量温度-时间变化曲线,因而可测量全心的相关参数,而不仅以右心代表全心。同时测量动脉压和CO,连续反映血管阻力的变化。
4.1 经肺温度稀释法理论
根据温度稀释法可受肺间质液体量(即血管外肺水,EVLW)影响的特点(染料稀释法则无此特点),早期PiCCO技术采用双指示剂法(温度和染料,TD)测量全心舒张末容积(GEDV)、EVLW等一系列参数,通过收集大量临床数据,总结出经验公式ITBVST=a×GEDV+b。其中ITBVST为经肺温度稀释法所测之胸腔内血容积(ITBV),a与b为从温度染料双指示剂测定EVLW和GEDV的回归分析中所推导出的系数。现发展为只需用温度进行测量即可得到此类参数,谓之单指示剂法。
胸腔内容积分为三部分:ITBV、胸腔内气容积和EVLW。因胸腔扩展能力有限,因此这三个容积互相影响,并按比例变化。有可能成为第四个组成部分的,是会改变胸腔总容积的肿瘤或胸膜腔渗出。ITBV是反映循环血容量的有效参数,由左、右心腔舒张末期容量(GEDV,大约占ITBV的4/5)和肺内血容积(PBV)组成,因而与心腔充盈量密切相关。用PiCCO技术测定ITBV时,可把心肺当作相连的系列混合腔室,股动脉探测的稀释曲线实际是由最大混合腔室所产生的最长衰减曲线所形成。容量变化优先改变胸腔内容量,而其为左室的基础储藏室。近10年来,温度-染料稀释CO(COTD)或单一温度稀释CO (COST) 法所测定的ITBV指数(ITBVI),作为心脏前负荷的灵敏度指示器,证明是一较PCWP和CVP更好的心脏前负荷指标。
知识更新
心脏前负荷测量进展
(全文)
徐世元 张鸿飞
南方医科大学珠江医院麻醉科510282
5.
6.
7.
8. 前负荷的相关理论 临床使用前负荷指标及其局限性(压力代容积的局限性) 舒张末期容积测量手段 经肺温度稀释法(PiCCO技术)
1.前负荷的相关理论
心脏前负荷[1]指心肌纤维开始收缩时的初长度,实际为心室舒张末期的容积。在心肌收缩开始前心脏负荷由充盈左房的静脉回流产生,后在其舒张期排空入左室。前负荷增加时,左室扩张,左室压迅速上升至峰压值,搏出量增加。由于心率也增快,心排出量随静脉压升高而增加,即如Starling定律所述,在生理状态下,心脏前负荷由静脉回流决定,受静脉顺应性影响,故心室舒张末期容量为表明前负荷的实际指标。影响前负荷的因素包括:静脉回心血量、循环血容量、血容量的胸内分布、胸内压力、心包腔压力、心房收缩的活力与适时性。
2.临床常用前负荷指标及其局限性(压力代容积的局限性)
由于心室舒张末期容量测量难度大,常用心室充盈压即左室舒张末压(LVEDP)、肺动脉阻塞压(PAOP)、右房压(RAP)或中心静脉压(CVP)间接衡量。临床假定在左心室舒张末期血液停止向心室充盈的一瞬间,LVEDP=左房压= PAOP,即左室舒张末容积(LVEDV,真正的左室前负荷)与PAOP所反映的LVEDP之间存在一致性[2]。但是,左室顺应性、左心室功能、气道压、二尖瓣功能、左房顺应性或肺血管阻力改变都可导致PAOP与左室前负荷间产生差异。因此,在有上述干扰因素存在时PAOP 、LVEDP不能很好反映LVEDV的改变[3]。
测量心室充盈压的经典方法为Swan-Ganz导管技术[2,3],通过测量PAOP间接提示左房与左室舒张压力变化。但导管价格昂贵、操作复杂、并发症多、在小儿中应用受限等不足限制其临床应用。对于严重创伤病人,用PAOP和CVP评估前负荷准确性大为减低。其主要
原因[4]为:①心室顺应性变化导致压力容积关系的改变,心腔内压力变化不再能反映心脏容积变化,降低了根据压力评估容量的准确性。②肺损伤和胸壁创伤导致胸腔内压力增高,加之使用呼气末正压通气(PEEP),均导致PAOP和CVP测量值偏高。多项研究证实,在胸腔内压力增高的病人根据这些指标指导输液会导致复苏不足和过多利尿。③腹腔内压增高间接使胸腔内压力增高,导致对PAOP和CVP的解释更加复杂。腹腔内高压征常见于明显的内脏水肿、腹腔内积血、腹膜后出血、骨盆骨折、肠缺血或穿孔、烧伤和腹腔填塞等。这类病人PAOP或CVP增高是一种伪差,不能反映血容量的真实情况。④二尖瓣病变影响LAP和PAOP之间相互关系,使后者不能准确评估左室前负荷。⑤肺动脉导管置放位置不当亦可提供错误的前负荷信息。
大量研究证明在高风险外科手术中使用有创监测是有益的,但在危重病人救治中,有创监测与死亡率似乎无关[5]。Connors等[6]通过对5735例危重病及手术患者回顾性分析发现, Swan-Ganz导管增加死亡率;Gore等[7]发现急性心肌梗塞病人死亡率增加,而在治疗中唯一可察觉的变化即Swan-Ganz导管使用增加;Sandham JD等[8]通过对1994名60岁以上ASA Ⅲ~Ⅳ患者研究发现,使用肺动脉导管并不增加死亡率,但使用也未得到益处,同时增加了肺栓赛的发生。因此,如何有效利用Swan-Ganz导管需要重新评估。
3.舒张末期容积测量手段
目前可行的容量监测方法有:多普勒超声技术、胸腔阻抗法、同位素扫描、心室造影、改良肺动脉导管法及经肺温度稀释法(PiCCO技术)等。这几种方法各有其优缺点。
3.1多普勒超声技术与胸腔阻抗法[9,10]
多普勒超声技术(经胸、经气管、经食道)属无创检查,能反复多次床边检查,连续测定左心室舒张末期容量,并与其它指标同步观测,还可判断心脏功能状态。但经胸多普勒技术因右心室位于不能透过声波的胸骨后,形状又极不规则,对于右室功能判断较差;操作者熟练程度及判断能力各异使其重复性较差,因此目前广泛应用有一定困难。经气管(TTE)及经食道(TEE)超声心动图通过连续动态观察左心室短轴的变化,可计算左心室容量变化;但术中手术操作及体位变化等均可影响探头位置,需要及时复位;同时部分数据的采集易受干扰,临床意义可疑,在机械通气患者中更明显,因此有学者认为其不适合于房室和肺血管压力的测量[10]。多普勒超声技术更强调测量主动脉血流速度,通过计算获得心输出量(CO)等。
胸腔阻抗法血流动力学监测仪根据欧姆定律,电流与电阻成反比。高频电流通过人体时产生阻抗且可以进入深部组织,从而反映内脏血流的容积变化。心脏射血时,左心室内的血
液迅速流入主动脉,主动脉血容积增加,体积增大,阻抗减小:当心脏舒张时,主动脉弹性回缩,血容量减少,体积减小,阻抗增大。因此胸腔阻抗将随心脏收缩与舒张发生搏动性变化。除能监测CO和每搏量(SV)外,还可监测TFC、主动脉血流加速度最大值、射血前时间、左室射血时间、收缩时间比率等实用指标。TFC是指胸廓内包括血管内、肺泡内及二者间空隙中的液体容积,可在某种意义上代替CVP或PAOP,和SV相结合,指导临床治疗。但其监测需要于颈部与胸壁安放多个电极,难免影响术野,不适合某些手术的麻醉。
3.2同位素扫描与心室造影术[11]
同位素扫描与心室造影术,虽准确度高,但设备复杂,有一定损伤性,不能多次重复,且右室与右房、肺动脉影像学上有部分重叠,测量射血分数,室壁运动等较困难,故临床监测不切实际。
3.3改良肺动脉导管法[4,12]
Swan-Ganz持续心排量-舒张末期容积(CCO/CEDV)热稀释导管时在传统肺动脉导管基础上,导管表面增加2个心内电极,可持续监测心电变化并测量R-R间期;热敏电阻检测血液下游温度的微小变化,Vigilance监测系统根据热稀释法原理计算射血分数。然后持续每搏量、收缩末期容积、舒张末期容积可由射血分数及心输出量导出:
CSV=CCO/HR
CEDV=CSV/CEF
CESV=CEDV-CSV
CSV持续每搏量,CCO持续心排量,HR心率,CEF持续射血分数,CEDV持续舒张末期容积,CESV持续收缩末期容积
CCO/CEDV热稀释导管使较准确监测右心容量变化成为可能,但仍未克服传统肺动脉导管的缺点,因此限制了其临床应用。
4.经肺温度稀释法(PiCCO技术)
PiCCO技术[13]是经肺温度稀释法(ST)与动脉搏动曲线分析技术相结合的监测方法。采用成熟的热稀释法测量单次CO,并通过分析动脉压力波型曲线下面积与CO存在的一定关系,获取连续心输出量(PCCO)。与传统热稀释导管不同之处为PiCCO从中心静脉导管注射室温水或冰水,在大动脉(通常是主动脉)内测量温度-时间变化曲线,因而可测量全心的相关参数,而不仅以右心代表全心。且由于同时测量动脉压和CO,则可连续反映血管阻力的变化(SVR)。
4.1 经肺温度稀释法理论[13-15]
根据温度稀释法可受肺间质液体量(即血管外肺水,EVLW)影响的特点(染料稀释法则无此特点),早期PiCCO技术采用双指示剂法(温度和染料,TD)测量全心舒张末容积(GEDV)、EVLW等一系列参数,通过收集大量临床数据,总结出经验公式[13,18]ITBVST=a×GEDV+b。其中ITBVST为经肺温度稀释法所测之胸腔内血容积(ITBV),a与b为从温度染料双指示剂测定EVLW(EVLWTD)和GEDV的回归分析中所推导出的系数。现发展为只需用温度进行测量即可得到此类参数,谓之单指示剂法(图1)。
图1 PiCCO示意图
胸腔内容积分为三部分:ITBV、胸腔内气容积和EVLW。因胸腔扩展能力有限,因此这三个容积互相影响,并按比例变化。有可能成为第四个组成部分的,是会改变胸腔总容积的肿瘤或胸膜腔渗出。ITBV是反映循环血容量的有效参数,由左、右心腔舒张末期容量(GEDV,大约占ITBV的4/5)和肺内血容积(PBV)组成,因而与心腔充盈量密切相关。用PiCCO技术测定ITBV时,可把心肺当作相连的系列混合腔室,股动脉探测的稀释曲线实际是由最大混合腔室所产生的最长衰减曲线所形成。容量变化优先改变胸腔内容量,而其为左室的基础储藏室。近10年来,温度-染料稀释CO(COTD)或单一温度稀释CO (COST) 法所测定的ITBV指数(ITBVI),许多学者推荐其作为心脏前负荷的灵敏度指示器,证明是一较PCWP和CVP更好的心脏前负荷指标[2,3,9,13,16,17]。
GEDV的测量
GEDV是指在舒张末期所有心房与心室容积之和,即等于全心前负荷,可通过床旁经肺温度稀释法测量得到(如图2,3):
ITTV=CO·MTtT (1)
ITTV:胸腔内热容积 MTtT:从注射点到检测点冷指示剂平均传输时间 PTV=CO·DStT (2)
PTV:肺热容积 DStT:动脉热稀释曲线指数下降时间
GEDV=ITTV-PTV 正常值为600-750ml/m (3)
CO=[(Tb-Ti)·Vi·K]/[△Tb·dt] (4)
Tb:注射冷指示剂前血液温度 Ti:注射冷指示剂温度
Vi:注射容积 △Tb·dt:热稀释曲线下面积
K:校正系数,根据不同个体重量、不同血液和注射冷指示剂温度得出
2
图2 指示剂稀释曲线图
图3 指示剂在心肺系统混合腔室图示
ITBV和EVLW的计算
ITBV与EVLW不能通过单指示剂稀释法测量,但可通过产生于双指示剂稀释法的GEDV与ITBV间的关系方程计算得出:
ITBV=1.25GEDV-28.4ml 正常范围850-1000ml/m2 (5)
血管外肺水通过ITTV减去ITBV得到(图4)。
EVLW=ITTV-ITBV 正常范围3-7ml/m2 (6)
比较单指示剂测量的ITBV(ITBVST)与双指示剂稀释法测量的ITBV(ITBVTD),二者有好的相关性,偏倚为7.6ml/m2(标准差为57.4 ml/m2)。单指示剂法测得的EVLW值高估了EVLW的低值,而低估了其高值(在12ml/kg以上),偏倚为-0.2ml/kg(标准差为1.4ml/kg),但是所有数据相关性良好(r=0.87)[18]。动物研究也证实重量分析法测得的EVLW和通过PiCCO单指示剂法测得的EVLW之间相关性良好[19]。
图4 EVLW计算示意图
4.2 PiCCO技术在测量心脏前负荷中的应用
Werawatganon等[20]在危重病患者中比较PiCCO法和传统Swan-Ganz导管法所测量的CO,发现两者之间具有良好的相关性(r=0.97)。Della Rocca等[9]在肺移植手术使用PiCCO技术,结果表明较传统肺动脉导管具有明显优势,可充分评估患者围手术期的血流动力学变化,从而为指导临床治疗提供更有利的证据。Sakka等[18]认为,与Swan-Ganz导管技术相比较,PiCCO技术创伤小,获得的心脏前负荷指标更可靠,且该技术很少受呼吸的影响,临床应用更为稳定和准确。Schiffmann等[16]在危重病新生儿和婴儿中给予一定的负荷剂量液体,GEDV和ITBV显著增加,同时每搏指数(SVI)增大,而CVP、心率、平均动脉压、EVLW和肺水肿的临床指征保持不变。但是Kuntscher等[21]在危重烧伤患者中使用PiCCO技术发现,经心肺双指示剂稀释法和PiCCO技术在ITBVI上虽相关性良好(r=0.77,P
通过经肺温度稀释曲线出现驼峰现象,可以诊断右向左分流疾患[22]。该患者双肺浸润及严重低氧血症(PaO2/FIO2=110mmHg),给与PEEP12cmH2O进行机械通气。PiCCO显示右向左心内分流,与经食道超声心动图比较明确存在右向左心房内的微气泡通过。给与笑气吸入后温度稀释曲线早期波峰完全消失[图5],超声心动图的微气泡通过也几乎完全消失,同时PaO2从66增加到120mmHg。PEEP解除后温度稀释曲线也恢复“正常”,此时允许低
气道压机械通气而不影响动脉氧和。
图5 吸入笑气及取消PEEP对经肺温度稀释曲线(小箭头处波峰示右向左分流)、血气及CVP的影响
但是温度稀释曲线出现驼峰现象,并非一定意味右向左分流,如下图[23]:
图6 分别经过股静脉导管(F)与颈内静脉导管(J)注射冰盐水的经肺温度稀释曲线
该图为对一败血症休克患者通过右侧股动脉热敏电阻导管和右侧股静脉导管测量获得。2导管长度相等(20cm)。冰盐水通过股静脉注入,经肺温度稀释曲线高度提示存在右向左心内分流[图6]。然而,患者无低氧血症,同时超声心动图和彩色多普勒测量也无心内分流发生。因动、静脉导管在同样位置、相同高度,因此认为:注射部位冷指示剂的高浓度(静脉导管尖端)可能诱导股动脉导管出现较明显温度变化,有如股动脉导管头端安装一热敏电阻。而通过颈内静脉注射冰盐水则曲线形状正常。因此,在经肺温度稀释曲线监测中应避免
静脉导管和动脉热稀释导管位于同一位置与相同高度。
4.3 PiCCO技术的优点[2,3,9,13-23]
4.3.1 PiCCO技术测量参数较多,可相对全面的反映血流动力学参数与心脏舒缩功能的变化。包括:持续心输出量(PCCO)、动脉压(AP)、SVR、GEDV、ITBV、不间断容量反应(SVV,PPV)、 全心射血分数(GEF)、 心功能指数(CFI)、EVLW、肺血管通透性指数(PVPI)。
4.3.2 除测量参数较多外,尚具有以下优点:①损伤小,只需利用一条中心静脉导管和一条动脉通路,无需使用右心导管,更适合儿科病人;②各类参数更直观,应用于临床所测参数无需加以推测解释(如右心导管测量的PAOP等);③可每次实时测量CO,治疗更及时;④节省费用和时间,导管放置过程简便,无需行胸部X线定位,容易确定血管容积基线,无需仅凭X线胸片争论是否存在肺水肿;⑤操作简便,结果受人为干扰因素少;导管留置可达10天,有备用电池便于病人转运。
4.3.3 PiCCO技术应用中应注意的问题
PiCCO技术禁用于股动脉移植和穿刺部位严重烧伤的患者。对存在心内分流、主动脉瘤、主动脉狭窄者及肺叶切除和体外循环等手术易出现测量偏差。当中心静脉导管置入股静脉时,测量CO过高偏差75 ml/min,应该注意校正。
经肺温度稀释法PiCCO技术在临床上具有广阔的应用前景,较Swan-Ganz导管技术更敏感,可较准确监测心脏前负荷的变化,为指导临床诊断和治疗提供可靠的依据。但在临床多种因素作用下,PiCCO技术所测得的ITBV参数作为反映心脏前负荷的指标,尚需进行更深入的探讨和研究,同时在临床中暂不能忽视传统技术的应用。
参考文献
1 Braunwald主编,陈灏珠主译.心脏病学.第五版.北京:人民卫生出版社,1999,333-362. 2 Michard F,Alaya S,Zarka V,et al.Global End-Diastolic Volume as an Indicator of Cardiac Preload in Patients With Septic Shock.Chest,2003,124:1900-1908.
3 Della Rocca G,Costa MG,Pompei L,et al.Continuous and intermittent cardiac output measurement:pulmonary artery catheter versus aortic transpulmonary technique.Br J Anaesth,2002,88:350-356.
4唐胜平. 右室舒张末容积测量在创伤病人复苏中的应用. 国外医学.麻醉学与复苏分册, 2001,22:175-177.
5 Singer M.Cardiac output in 1998.Heart, May 1998;79:425-428.
6 Connors AF Jr, Speroff T, Dawson NV, et al. The effectiveness of right heart catheterization in the initial care of critically ill patients. SUPPORT Investigators. JAMA 1996;276:889-897.
7 Gore JM, Goldberg RJ, Spodick DH, et al. A communitywide assessment of the use of pulmonary artery catheters in patients with acute myocardial infarction. Chest 1987;92:721-727.
8 Sandham JD, Hull RD, Brant RF, et al. A randomized, controlled trial of the use of pulmonary-artery catheters in high-risk surgical patients. N Engl J Med 2003;348:5-14.
9 Della Rocca G,Costa MG,Coccia C,et al.Preload Index: Pulmonary Artery Occlusion Pressure Versus Intrathoracic Blood Volume Monitoring During Lung Transplantation.Anesth Analg,2002,95:835-843.
10 Valtier B,Cholley PB, Belot PJ,et al.Noninvasive Monitoring of Cardiac Output in Critically Ill Patients Using Transesophageal Doppler.Am J Respir Crit Care Med,1998,158:77-83.
11 胡小琴,主编。心血管麻醉及体外循环. 北京:人民卫生出版社,1997,753-759.
12 Yu M, Takiguchi S, Takanishi D, et al.Evaluation of the clinical usefulness of thermodilution volumetric catheters.Crit Care Med, Apr 1995;23(4):681-686. 13 Cottis R, Magee N, Higgins DJ.Haemodynamic monitoring with pulse-induced contour cardiac output (PiCCO) in critical care.Intensive Crit Care Nurs, Oct 2003;19(5): 301-307.
14 Nuralidze K.Application of transpulmonary thermodilution for cardiac pathologies in anesthesiology practice.Georgian Med News, Mar 2005;(3):12-15.
15 Hofmann D, Klein M, Wegscheider K,et al.Extended hemodynamic monitoring using transpulmonary thermodilution Influence of various factors on the accuracy of the estimation of intrathoracic blood volume and extravascular lung water in critically ill patients.Anaesthesist, Apr 2005; 54(4): 319-326.
16 Schiffmann H, Erdlenbruch B, Singer D,et al.Assessment of cardiac output, intravascular volume status, and extravascular lung water by transpulmonary indicator dilution in critically ill neonates and infants.J Cardiothorac Vasc
Anesth,2002,16:592-597.
17 Wiesenack C, Prasser C, Keyl C,et al.Assessment of intrathoracic blood volume as an indicator of cardiac preload: single transpulmonary thermodilution technique versus assessment of pressure preload parameters derived from a pulmonary artery catheter.J Cardiothorac Vasc Anesth,2001,15:584-588.
18 Sakka SG, Ruhl CC, Pfeiffer UJ,et al.Assessment of cardiac preload and extravascular lung water by single transpulmonary thermodilution.Intensive Care Med,2000,26:180-187.
19 Katzenelson R, Perel A, Berkenstadt H,et al.Accuracy of transpulmonary thermodilution versus gravimetric measurement of extravascular lung water.Crit Care Med, Jul 2004;32(7):1550-1554.
20 Werawatganon T, Punyatavorn S, Chatkaew P,et al.Validity and reliability of cardiac output by arterial thermodilution and arterial pulse contour analysis compared with pulmonary artery thermodilution in intensive care unit.J Med Assoc Thai, 2003;86:S323-330.
21 Kuntscher MV,Czermak C,Blome-Eberwein S,et al.Transcardiopulmonary thermal dye versus single thermodilution methods for assessment of intrathoracic blood volume and extravascular lung water in major burn resuscitation.J Burn Care Rehabil,2003,24:142-147.
22 Michard F, Alaya S, F Medkour.Monitoring right-to-left intracardiac shunt in acute respiratory distress syndrome.Crit Care Med, Jan 2004;32(1):308-309. 23 Michard F.Looking at Transpulmonary Thermodilution Curves: The Cross-Talk Phenomenon.Chest, Aug 2004;126:656-657.
转载请注明出处范文大全网 » 最可能引起左心室前负荷增加的是



 嗷嗷叫灬
嗷嗷叫灬